Содержание
- 1 Что такое диффузные изменения органов
- 2 Виды диффузных изменений стромы органов
- 2.1 Диффузные дистрофические изменения печени
- 2.2 Дистрофические изменения поджелудочной железы
- 2.3 Очаговые поражения в печени и поджелудочной железы
- 2.4 Реактивная конверсия структуры печени и ПЖ
- 2.5 Фиброзная трансформация печени
- 2.6 Фиброзная трансформация поджелудочной железы
- 2.7 Гепатомегалия и гепатоспленомегалия
- 3 Проявление диффузных изменений печени (ДИП)
- 4 Проявление диффузных изменений поджелудочной железы (ДИПЖ)
- 5 Диагностика ДИПЖ и ДИП
- 6 Опасность развития ДИП
- 7 Лечение ДИП
- 8 Лечение ДИПЖ
- 9 Профилактика
При ультразвуковом исследовании врач функциональной диагностики в заключении многим пациентам делает пометку: «Диффузные изменения паренхимы печени и поджелудочной железы» (ДИП и ДИПЖ). При этом жалоб у пациента прежде не было. В первую очередь больному следует объяснить: ДИП и ДИПЖ — не окончательный диагноз. Это процессы в паренхиме органа, вызванные патологическим механизмом, определение которого требует провести дополнительную дифдиагностику.
Что такое диффузные изменения органов
Диффузные изменения (ДИ) поджелудочной железы и печени — это изменения в строме органов вследствие существующего патологического процесса. Данный симптом обнаруживается при ультразвуковой диагностике органов брюшной полости. Достаточно часто при исследовании определяют одномоментно изменения как в поджелудочной железе, так и в печени, потому что работа этого органокомплекса взаимосвязана.
Достаточно часто факторами развития диффузных изменений в печени являются:
- инфекционный гепатит (все виды);
- аутоиммунный гепатит;
- резкая потеря или набор массы тела;
- ожирение;
- прием лекарственных препаратов с гепатотоксическим влиянием (антибиотики, НПВС, противомикозные средства, оральные контрацептивы и др.);
- частые приемы алкогольных напитков.
Для диффузных изменений поджелудочной железы характерны следующие причины:
- острый панкреатин;
- хронический панкреатит;
- заболевания печени, желчного и желчевыводящих протоков;
- прием лекарственных препаратов с панкреотоксическим влиянием (антибиотики, непрямые антикоагулянты, эстрогены и др.);
- стресс;
- курение;
- частый прием алкогольных напитков.
Виды диффузных изменений стромы органов
Диффузные изменения в паренхиме органов — не диагноз, а лишь один из симптомов, выявляемый на ультразвуковом обследовании. Изменения в структуре могут быть следующие:
- дистрофические;
- неоднородные;
- очаговые;
- реактивные;
- фиброзные;
- гепатомегалия (увеличение печени);
- гепатоспленомегалия (увеличение печени и селезенки).
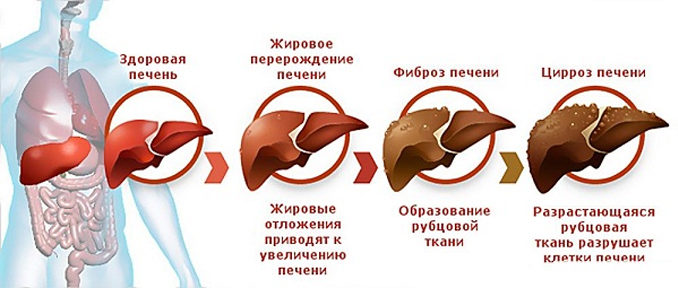
Диффузные дистрофические изменения печени
Паренхиматозные дистрофии — проявление нарушения основного обмена в клетках. Разные виды дистрофий отображают недостаточность или избыток физиологических ферментов, их несостоятельность, ведущие к развитию нарушений функций органа в целом. Диффузные дистрофические изменения неоднородны по своей структуре и имеют следующие виды:
| Виды дистрофий | Характеристика |
| Белковая гиалиново-капельная | Внешний вид печени не меняется. Исход чаще неблагоприятный — процесс завершается необратимым некрозом гепатоцитов. Встречается при частом употреблении алкоголя |
| Белковая гидропическая | Внешний вид органа не меняется. Исход чаще неблагоприятный — ведет к некрозу гепатоцитов. Встречается при вирусных и токсических гепатитах |
| Жировая | Липидоз, или жировое перерождение печени. Внешний вид печени меняется — она увеличивается в размерах, капсула становится плотной, поверхность бугристая. На более поздних стадиях происходит вовлечение в воспалительный процесс здоровых участков печени, уменьшение в размерах. Перерождение начинается от периферии к центру. Обратимое состояние, встречается при:
|
Диффузные дистрофии по степени выраженности классифицируются следующим образом:
- Незначительные, или очаговые — патологический процесс охватывает небольшой участок.
- Умеренные, или локальные — изменения охватывают всю долю печени.
- Выраженные, или тотальная диффузия — поражена все печень.
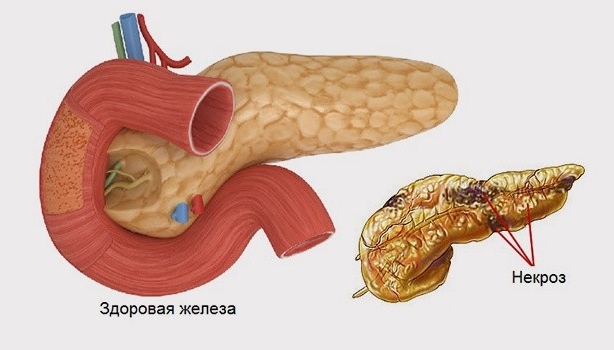
Дистрофические изменения поджелудочной железы
Дистрофия поджелудочной железы заключается в снижении секреции органа из-за снижения количества функциональных клеток. Под воздействием алкоголя, токсинов и жирной пищи снижается количество таких структур:
- Ацинусов — клеток, вырабатывающих панкреатический сок с ферментами.
- Островков Лангерганса — клеток, вырабатывающих гормоны поджелудочной железы (глюкагон и инсулин).
- Протоков поджелудочной железы (ПЖ) — сужение, расширение или обтурация просвета протоков ведет к плохому выведению панкреатического сока в двенадцатиперстную кишку.
При панкреатите острой или хронической формы снижается количество нормальных структур, без образования новых. Это чревато некрозом структур поджелудочной железы с замещением отмерших участков нефункциональной соединительной тканью.
Очаговые поражения в печени и поджелудочной железы
Очаговые поражения печени — объемная группа заболеваний, для которых характерно замещение функционирующих гепатоцитов новообразованием.
Очаговые поражения в печени бывают:
| Виды очаговых образований | Типы |
| Непаразитарные |
|
| Глистные инвазии |
|
| Опухоли с доброкачественным течением |
|
| Опухоли со злокачественным течением |
|
| Послеоперационный период |
|
По характеру структура ПЖ может изменяться однородно и неоднородно:
| Неоднородные изменения | Однородные изменения |
|
|
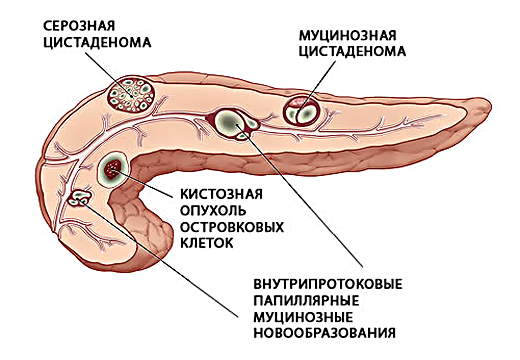
Важное значение в диагностике данных заболеваний имеет плановое УЗИ, так как протекание патологий происходит бессимптомно и на поздних стадиях чревато некрозом хвоста поджелудочной железы с развитием сахарного диабета.
Реактивная конверсия структуры печени и ПЖ
Реактивное перерождение печени — это воспалительный процесс, возникающий вследствие:
- заболеваний желудка и кишечного тракта,
- внутренних хронических процессов,
- приема гепатотоксических лекарственных препаратов (антибиотиков),
- сахарного диабета,
- обширных ожогов,
- онкологии.
Прогностически заболевание имеет благоприятное течение, легко купируется и поддается лечению.
При нарушении желчеоттока возникает реактивная трансформация поджелудочной железы (реактивный панкреатит). Возникает при:
- холецистите;
- гепатите;
- язвенной болезни двенадцатиперстной кишки.
Данный патологический механизм может сопровождаться сильным болевым симптомом, нарушать процесс пищеварения и регуляции уровня глюкозы. При реактивном панкреатите резко снижается качественная и количественная характеристика островков Лангерганса, что чревато появлением сахарного диабета.
Фиброзная трансформация печени
Фиброз печени — тяжелая стадия, при которой происходят необратимые нарушения структуры и функций органа. Печень уплотнена и ее поверхность становится бугристой, постепенно уменьшается в размерах. Зачастую фиброз является промежуточной стадией до развития цирроза печени.
Причинами фиброзных изменений могут быть следующие процессы:
| Процесс | Патогенез |
| Инфекционный гепатит | Вирус гепатита вызывает воспалительный процесс с последующим образованием гноя. Данный этап может быть стартовым для продуцирования фибрина и накопления его в печени |
| Токсический гепатит | Токсическое влияние на гепатоциты ведет к их некрозу и замещению отмерших очагов фиброзной тканью |
| Аутоиммунный гепатит | Нарушения в работе антител иммунной системы ведут к атаке на гепатоциты своего же организма, восприятию его как чужеродный объект. Некротизированные очаги паренхимы замещаются соединительной тканью |
| Неалкогольное жировое перерождение | Происходит наполнение паренхимы жировыми отложениями. Со временем количество жировых включений становится настолько велико, что начинает вытеснять гепатоциты |
| Амилоидоз | Наследственное заболевание. Амилоид — аномальный белок, в норме не образующийся. Он постепенно замещает здоровые клетки паренхимы с последующим фиброзированием |
| Синдром Бадда — Киари | Застойные явления в сосудах органа ведут к нарастающей гипоксии. Происходит аутоинтоксикация паренхимы продуктами жизнедеятельности, затем — некроз и замещение соединительной тканью |
| Недостаточность альфа-1-антитрипсина | Наследственная мутация генов, при которой в паренхиме накапливается белок антитрипсин, имеющий гепатотоксическое действие. Развивается некроз и замещение фиброзной тканью |
| Алкогольное поражение | Этиловый спирт, содержащийся в алкоголе, оказывает разрушительное действие на клетки. Происходит жировая дистрофия и замещение отмерших очагов фиброзной тканью |
| Болезнь Вильсона — Коновалова | Заболевание, нарушающее метаболизм меди в организме. Медь накапливается в гепатоцитах, и под воздействием высоких концентраций клетки отмирают. Далее происходит их замещение фиброзной тканью |
| Гемохроматоз | Наследственное заболевание, для которого характерно избыточное отложение железа. При высокой концентрации элемента клетки отмирают и замещаются фиброзной тканью |
| Галактоземия | Наследственное заболевание, для которого характерно накопление в печени различных видов галактозы с последующим отмиранием клеток и их замещением соединительной тканью |
| Первичный и вторичный билиарное перерождение печени | Нарушение оттока желчи ведет к разрушающим для клеток процессам. В некротизированных очагах откладывается белок фибрин |
| Кардиальный фиброз | Провоцируется сердечной недостаточностью и ведет к застою в портальной вене. Гипоксия и ацидоз являются причиной массовой гибели печеночной ткани и замещением ее соединительной |
| Врожденный фиброз | Обнаруживается у годовалых детей. На внутриутробном этапе развития происходит разрастание соеденительной ткани в печени. Симптомы появляются от нескольких дней до месяца жизни |

Протекание фиброзной стадии индивидуально, при врожденных патологиях исход прогностически более благоприятный, чем при алкогольной или инфекционной этиологии.
Фиброзная трансформация поджелудочной железы
Фиброз ПЖ — замещение паренхимы органа соединительной тканью. Процесс является необратимым и протекает в большинстве случаев мало— или бессимптомно. Катализатором процесса являются:
- погрешности в диете — жирная, жареная, острая пища и т. д.;
- чрезмерное употребление алкоголя;
- курение.
Выделяют такие виды фиброза:
| Вид фиброза | Патогенез | Картина на УЗИ |
| Диффузный | Замещение соединительной тканью происходит обширно, распространяясь на весь объем органа | Диффузно-неоднородная ткань поджелудочной железы, увеличение размеров органа, повышенная плотность |
| Очаговый | Выпадение фибрина происходит локально, образуя соединительнотканный очаг — фиброму | Видны локальные очаги с повышенной эхогенностью и плотностью |
Гепатомегалия и гепатоспленомегалия
Гепатомегалия — вторичный синдром, при котором происходит увеличение размеров печени. При гепатоспленомегалии (гепатолиенальный синдром) увеличивается также селезенка. Причинами увеличения органа могут быть:
| Группа заболеваний | Нозологические формы |
| Заболевания сердечно-сосудистой системы |
|
| Заболевания печени и желчной системы |
|
| Паразитарные или инфекционные заболевания |
|
| Наследственные заболевания накопления |
|
| Онкология |
|
Гепатолиенальный синдром выявляется при ультразвуковой диагностике. Увеличение размера органа обнаруживается и при глубокой пальпации: край печени будет выходить из-под края реберной дуги.
Проявление диффузных изменений печени (ДИП)
Начальные стадии развития не всегда клинически выражены. Пациенту необходимо внимательно относиться к своему самочувствию, так как характерные и ярко выраженные проявления встречаются на более запущенных стадиях. К симптомам, на которые необходимо обратить внимание больному, относятся:
| Печеночные симптомы | Печеночные симптомы |
|
|
Проявление диффузных изменений поджелудочной железы (ДИПЖ)
Как и при ДИП, при ДИПЖ симптоматика чаще слабовыраженна, либо может отсутствовать вовсе. Появление симптомов говорит о развитии патологического процесса в органе. К признакам ДИПЖ относят:
- снижение или отсутствие аппетита;
- расстройство стула — понос, чередующийся с запорами;
- тяжесть и боль в левом подреберье, спустя время после принятия пищи;
- тошноту и рвоту спустя время после еды.
Характерная клиническая картина для разных заболеваний:
| Патология | Клиническая картина |
| Язвенная болезнь двенадцатиперстной кишки |
|
| Холецистит |
|
| Гепатит различной этиологии |
|
При малейших подозрениях и ухудшении самочувствия следует обратиться к терапевту. Для уточнения диагноза необходимы применение дополнительных методов исследования и консультация специалиста.
Диагностика ДИПЖ и ДИП
Чтобы поставить окончательный диагноз, больному необходимо пройти ряд диагностических процедур. Из лабораторных исследований важны:
- клинический анализ крови;
- биохимическое исследование крови.
А также применяются инструментальные диагностические методы:
- УЗД органов брюшной полости;
- ЯМРТ, при противопоказаниях к проведению назначают КТ;
- доплерография сосудов;
- лапароскопия (назначается индивидуально);
- фиброгастроскопия;
- рентгенография и рентгеноскопия;
- контрастная холангиография.
Эхопризнаки ДИП
К эхопризнакам диффузных изменений стромы печени относятся:
- повышенная плотность;
- изменение размеров органа;
- повышенная плотность капсулы;
- отечность;
- неоднородная эхоструктура;
- скопление жировых включений;
- скопление фиброзных изменений;
- паразитарные очаги;
- новообразования;
- гематома.
Различные диффузные изменения на УЗИ отличаются эхогенностью (повышенная в жидкостях, сниженная в плотных образованиях).
Эхопризнаки ДИПЖ
Основными эхопризнаками ДИПЖ являются:
- неоднородная эхоструктура;
- неравномерное распределение эхогенности;
- расширение, сужение или обтурация протоков;
- изменение размеров панкреаса;
- наличие образований с отличительной эхогенностью.
УЗД является высокоточным, безопасным и доступным исследованием. Результаты диагностики необходимо обязательно показать лечащему врачу для установления диагноза и выбора терапии.
Опасность развития ДИП
Малейшие изменения в строме печени нельзя оставлять без должного внимания. Запущенные стадии чреваты развитием:
- заболеваний сердечно-сосудистой системы;
- фиброза;
- цирроза печени;
- тотального некроза.
Избежать необратимых последствий поможет вовремя начатая реабилитация.
Лечение ДИП
Диффузные изменения печени появляются в результате воздействия различных факторов на организм. После полноценного исследования больного и выявления первопричины нарушений врач назначит медикаментозное лечение. Все, что может сделать пациент до момента установления диагноза, — это:
- Сбалансировать питание, придерживаясь необходимой диеты. При избыточной массе тела нужно терять в среднем 1-1,5 кг в неделю до нормализации веса.
- Отказаться от вредных привычек в виде табакокурения и употребления алкоголя.
- Выполнять кардиогимнастику для приведения сосудов в тонус.
Медикаментозное лечение
Группы препаратов выбора при лечении ДИП следующие:
- гепатопротекторы (Карсил, Гепабене, Глутаргин, Валилив и др.);
- антиоксиданты (Витрум кардио, Берлитион и др.);
- витаминотерапия (витамин С, Е, липоевая кислота);
- иммуномодуляторы (Анаферон, Афлубин, интерферон и др.);
Народные средства
Из средств народной медицины гепатопротекторными свойствами обладают расторопша, корень репешка, тыква с медом и отвар цикория. Травы заваривают (5 г сухого вещества на 250-500 мл кипятка) и употребляют отвар охлажденным 2-3 раза в день, в течении 5 месяцев.
Диета
При диффузных изменениях паренхимы печени терапевты рекомендуют стол № 5 по Певзнеру. Диетическое питание рекомендовано для лиц с такими заболеваниями:
- дискинезия желчных путей;
- хронический гепатит;
- не осложненный цирроз печени.
Суточный рацион должен содержать примерно 100 г белка, 400 г углеводов и 80–90 г жиров растительного происхождения. 10–20% в рационе могут составить жиры животного происхождения. Подробнее о разрешенных и запрещенных продуктах питания в таблице:
| Запрещенные продукты | Разрешенные продукты |
|
|
Данная диета способствует восстановлению функций печени и желчеобразующих структур, нормализует пищеварение. Важно придерживаться ограничения в потреблении животных жиров, употреблять достаточное количество белков и углеводов. Блюда и напитки должны быть теплыми, но не горячими.
Выполнение этих рекомендаций ускорит выздоровление больного, а при соблюдении этого питания в дальнейшем наблюдается стойкая ремиссия.
Лечение ДИПЖ
При картине диффузных изменений поджелудочной железы на УЗД, без сопутствующих жалоб и симптоматики, врач может назначить диету (стол № 5 по Певзнеру) и лечебную физиотерапию:
- ванны с минеральными водами;
- грязелечение на верхнюю часть живота;
- УВЧ.
Так как ДИПЖ это — не диагноз, а проявление патологии соседних органов, медикаментозного лечения состояние не требует.
Тактика врача — выявление и лечение основной патологии. Изменения, которые уже произошли в поджелудочной железе, обратному развитию не подлежат. Если первопричиной является сахарный диабет, необходимы коррекция питания и принимаемых препаратов. В индивидуальном порядке врач может разрешить применять народные средства (травы, отвары и т. д.). Стол, рекомендуемым больным сахарным диабетом, — № 9:
| Запрещенные продукты | Разрешенные продукты |
|
|
Питание должно быть дробным, приемы пищи происходить с временными интервалами и в одни и те же часы ежедневно. При несоблюдении диеты возможно обострение панкреатита, стойкие рецидивы, трудно поддающиеся лечению и приводящие к множественным осложнениям органов ЖКТ. Диффузные изменения будут продолжаться, приобретая тотальный характер.
Профилактика
Методы профилактики развития ДИП и ДИПЖ:
- соблюдение правильного питания — отказ от жирного и жаренного, употребление сбалансированной пищи;
- нормализация веса;
- повышение двигательной активности;
- профилактические осмотры — минимум раз в год проводить УЗИ органов брюшной полости.
При установленном диагнозе важно проходить профилактический осмотр два раза в год у лечащего терапевта или гастроэнтеролога.