Содержание
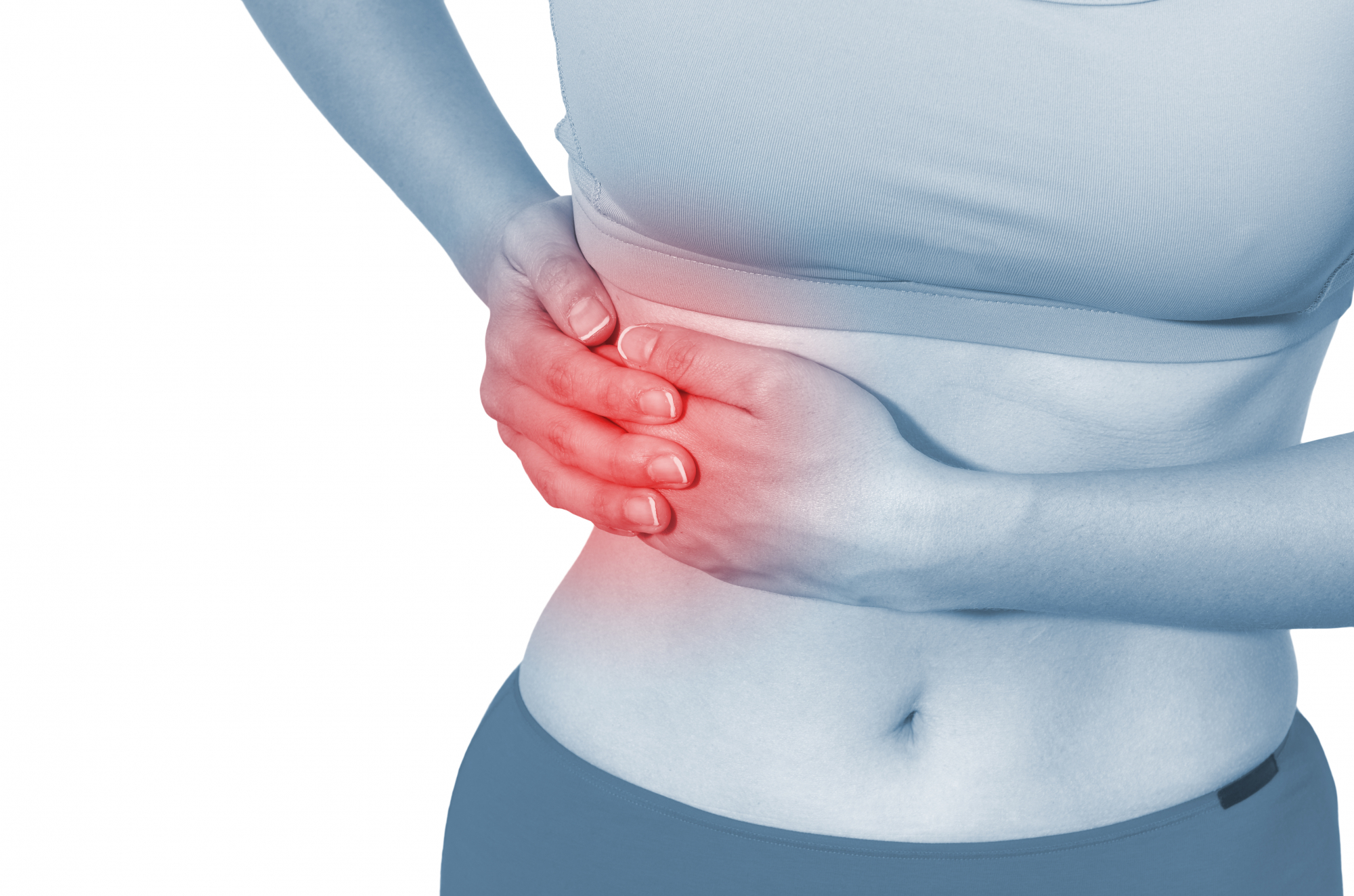
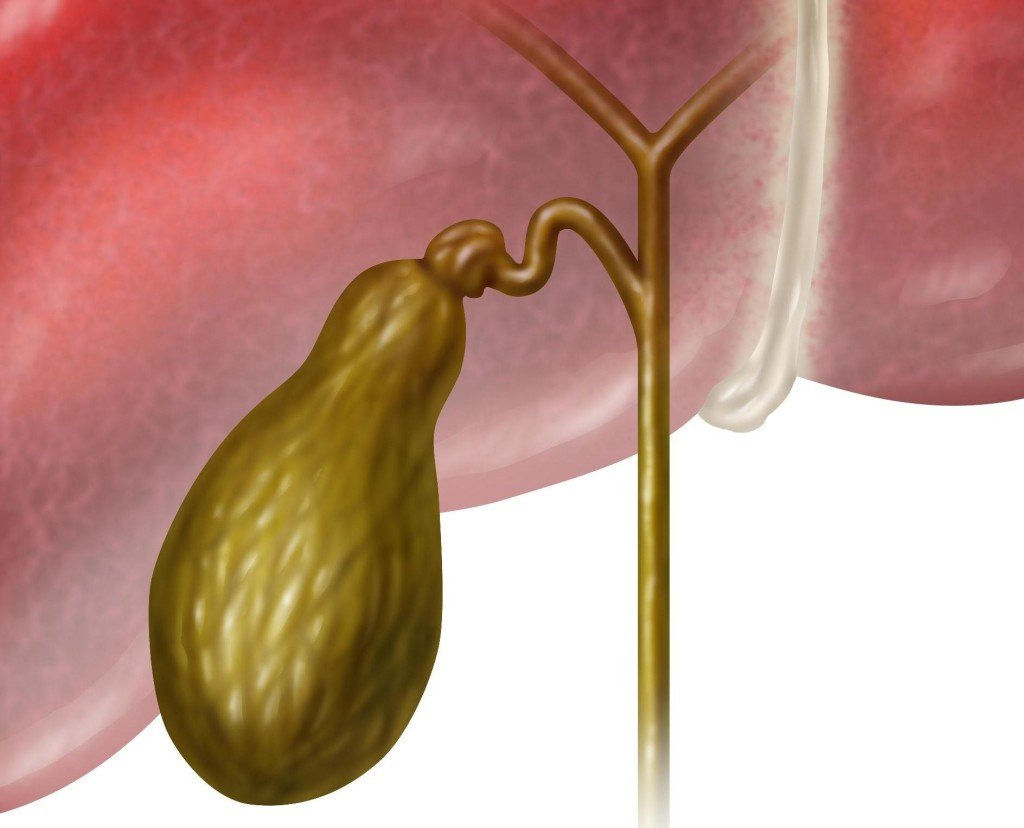
Воспаление желчного пузыря является инфекционным процессом. Причинами развития холецистита могут быть микроорганизмы, паразиты, грибы. Заболевание проявляется болью в правом подреберье, дискомфортом во время еды, тошнотой, рвотой. К группе риска относятся женщины после 40 лет. При правильном лечении возможно полное выздоровление. Иногда болезнь переходит в хроническую форму с периодами обострения и ремиссии.
Причины воспаления желчного пузыря
Хронический холецистит включает в себя поражение стенок желчного пузыря или желчевыводящих протоков. Это приводит к нарушению моторно-тонической функции билиарного тракта и к образованию камней. Спастическая дискинезия является пусковым механизмом для образования мелких конкрементов.
Основные факторы, которые вызывают застой желчи:
- нарушение режима питания;
- частые психоэмоциональные перегрузки;
- малоподвижный образ жизни в сочетании с перееданием;
- нарушения обмена веществ при атеросклерозе, сахарном диабете;
- болезни печени в анамнезе;
- ожирение;
- беременность;
- анатомические особенности строения протоков.
Загустение желчи приводит к образованию большого количества кристаллов желчных кислот в пузыре. Как следствие, возникает хронический калькулезный холецистит с камнями, что нарушает отток желчи. Иногда процесс переходит в фазу обострения и проявляется печеночной коликой, желтушностью кожных покровов, тошнотой, рвотой и болью в правом подреберье.
Причинами острого холецистита являются:
- Внедрение микроорганизма с током крови, в стенку желчного пузыря. Это может быть стрептококк, стафилококк, кишечная палочка, энтерококк, шигеллы, вирусы.
- Наличие очага инфекции при панкреатите. Это вызывает распространение возбудителя в окружающие органы и ткани.
- Паразитарная инвазия лямблиями, аскаридами.
- Спазм сфинктера Одди при употреблении обильного количества жирной пищи.
- Употребление алкоголя.
Симптомы течения болезни
Главным признаком заболевания у взрослых является тупая боль в верхней половине живота или правом подреберье в месте проекции желчного пузыря длительностью до 10–30 минут. Она возникает через час после приема тяжелой жирной пищи и проходит самостоятельно. В запущенных случаях болезненные ощущения распространяются в плечо, лопатку, ключицу, шею или левое подреберье.
Боль усиливается при физической нагрузке, глубоком дыхании, обостряется симптом при погрешностях в диете. Если в процесс вовлекается много окружающих тканей, возникает желчная колика — продолжительная острая боль в верхней половине живота, которая слабо купируется спазмолитиками. Если боль имеет высокую интенсивность и локализована в эпигастральной области, это свидетельствует о патологическом процессе в желудке.
Вместе с болевыми проявлениями присоединяются симптомы диспепсии. Также возникает вздутие живота, горечь во рту, ощущение металлического привкуса, тошнота, рвота, не приносящая облегчения, отрыжка воздухом. Иногда заболевание сопровождается повышением температуры, расстройством кишечника и болью внизу живота у женщин.
Диагностика
Для подтверждения диагноза «холецистит» используют следующие критерии:
- наличие признаков воспаления в общем анализе крови;
- повышение СОЭ и С-реактивного белка;
- высокий уровень щелочной фосфатазы, АлАт, АсАт, общего билирубина;
- увеличение содержания холестерина и триглицеридов;
- воспалительные изменения стенки пузыря при ультразвуковой диагностике;
- наличие конкрементов;
- изменение характера желчи при дуоденальном зондировании.
Для постановки диагноза и проведения полного спектра диагностических мероприятий требуется госпитализация больного в стационар. Это поможет быстрее начать лечение и ускорить процесс выздоровления.
Лечение холецистита
Общие принципы терапии применимы как для мужчин, так и для женщин.
Купирование приступа воспаления желчного пузыря начинают с диеты, так как характер пищи стимулирует выработку желчи и влияет на интенсивность патологического процесса. В фазе обострения рекомендуют уменьшить калорийность пищи, питаться мелкими порциями для лучшего усвоения питательных веществ.
Оттоку желчи способствует дробное питание в одни и те же часы. Исключаются жирные сорта мяса и рыбы, куриный желток, соленые и копченые блюда, так как они вызывают усиление симптомов заболевания. Для ежедневного рациона подойдет стол № 5 по Певзнеру. Необходимо употребление достаточного количества воды или сока объемом до двух литров в день.
Для профилактики холецистита рекомендуется употреблять в пищу продукты, стимулирующие выработку и отток желчи: петрушка, шпинат, куркума, лен, брокколи, авокадо. Полезно пить свежевыжатые соки из свеклы, капусты, цитрусовых.
Медикаментозная терапия в период обострения
Основные принципы лечения холецистита следующие:
- устранение болевого синдрома;
- воздействие на инфекционного агента;
- купирование спазма сфинктера Одди и мышечных волокон стенок желчевыводящих путей;
- обеспечение оттока желчи;
- ликвидация симптомов диспепсии.
Для устранения инфекции на микроорганизм воздействуют с помощью антибиотиков. Максимально эффективными в терапии воспаления желчного пузыря являются Амоксиклав, цефалексин, эритромицин. Обычно курс приема рассчитан на 5–7 дней. Если в течение двух суток симптомы интоксикации и повышенная температура не исчезли, используют антибиотик из другой группы.
Для ликвидации болей и спазма рекомендуют спазмолитики. Быстро и эффективно справляются с симптомами и полностью устраняют боль Но-шпа, Баралгин, Риабал. Принимают медикаменты обычно после еды.
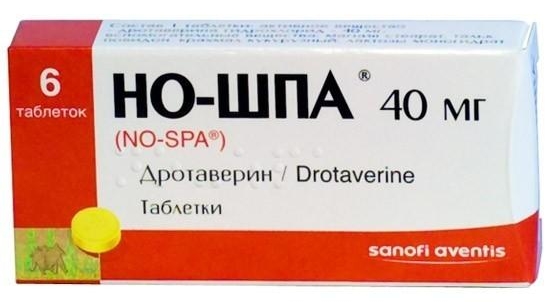
Традиционные желчегонные средства используются для купирования признаков холецистита. Это препараты расторопши (Аллохол) и лекарства, содержащие желчь животных (Холензим). Состав препаратов включает и пищеварительные ферменты, что помогает ускорить процесс пищеварения.
Для поддержания функции печени применяют гепатопротекторы. Назначают такие лекарства, как Гепа-мерц, Эссенциале, Карсил. Курс лечения длительный — до одного месяца и более. Эта группа препаратов способствует восстановлению клеток печени и улучшает обменные процессы в организме.

Дозировку, длительность и кратность приема медикаментов подбирает лечащий врач после полного обследования, в зависимости от тяжести заболевания.
Лечение народными средствами
Для предотвращения застоя желчи используют оливковое и облепиховое масло. Оно помогает навсегда растворить мелкие кристаллы желчных кислот, если принимать жидкость за час до еды в количестве одной столовой ложки.
В лечении холецистита используют отвары из лекарственных растений или сборы. Эффективны при проблемах с пищеварением следующие травы:
- девясил;
- расторопша;
- шиповник;
- аир;
- зверобой;
- ромашка.
Способ приготовления отвара:
- Берут 20 граммов сухого растения и 200 мл кипятка.
- Заливают растение водой и настаивают 2 часа.
Употребляют такие средства пред едой для стимуляции выработки желчи.
Воздействие тепла и массажа
В терапии воспаления желчного пузыря прибегают к использованию метода тюбажа. Суть его заключается в приеме желчегонного сорбита в количестве 1 столовой ложки, растворенного в стакане воды. Следует принимать раствор натощак, после чего лежать 1,5 часа на правом боку, положив грелку на область печени. Так обеспечивается максимальный отток застоявшейся желчи. Иногда вместо сорбита используют магнезию в порошке или минеральную воду.
Массаж является эффективным средством в борьбе с застоем желчи. Он улучшает обменные процессы, циркуляцию крови и лимфы, снимает спазм сфинктеров. Массируют область спины слева на уровне 10–12-го ребер.
Лечение народными средствами в домашних условиях является дополнением к медикаментозной терапии. Для исключения аллергических реакций на травы рекомендуется использовать их после консультации с врачом.
Особенности лечения холецистита у разных категорий пациентов
Терапия воспалительных заболеваний печени требует тщательной диагностики и комплексного подхода.
Детям необходимо соблюдать строгую диету во время терапии холецистита, применять детские дозировки препаратов и пользоваться травяными сборами согласно рекомендациям врача. Данной категории пациентов назначаются напитки из шиповника бузины.
Беременным женщинам нельзя проводить массаж и тюбаж. С осторожностью используют и лекарственные средства, так как некоторые из них имеют противопоказания для этой группы пациентов.
Для кормящих матерей учитываются ограничения в использовании лекарств. Если болезнь протекает с повышением температуры и обязательной является антибиотикотерапия, то кормление грудью нужно прекратить на время лечения.