Содержание
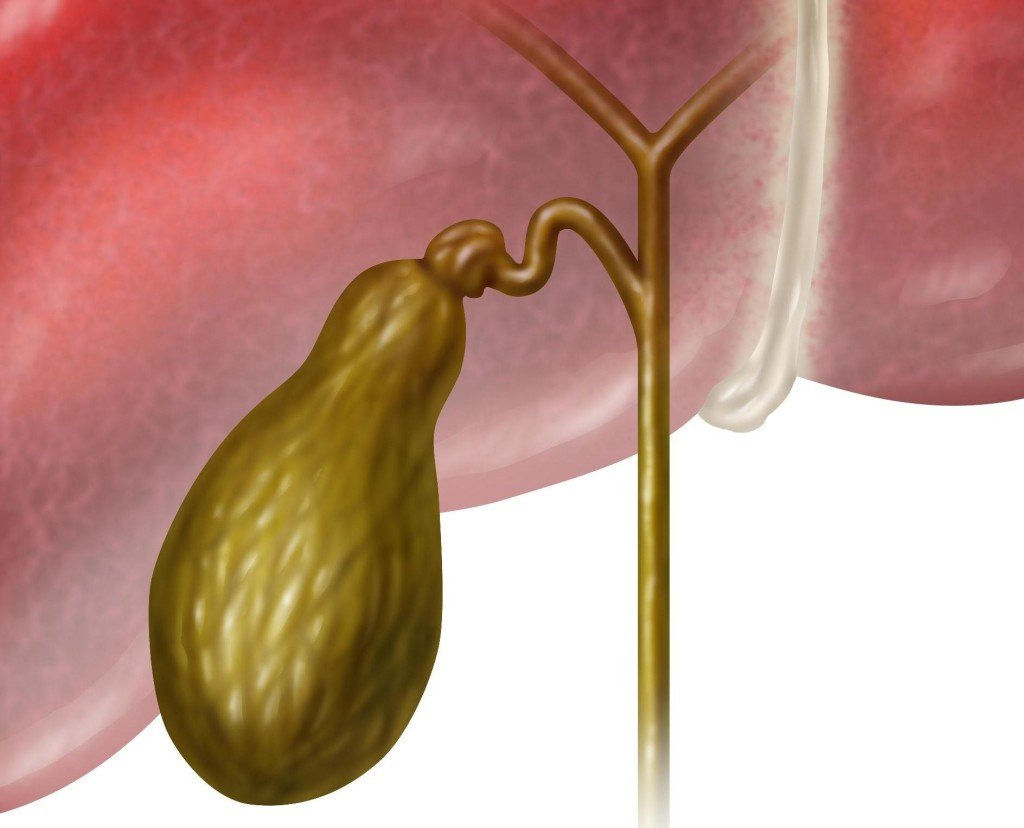
Каждый год в мире выполняется более 1 миллиона операций по удалению желчного пузыря. Такой объем хирургического вмешательства связан с тем, что холецистэктомия остается наиболее эффективным способом лечения холецистита и желчнокаменной болезни. Современные эндоскопические методы позволяют удалить желчный пузырь без глубокой операционной травмы брюшной полости, обеспечивая отсутствие косметического дефекта, сокращение длительности восстановительного периода и снижение риска появления послеоперационных осложнений.
Виды холецистэктомии
В хирургической практике применяются следующие способы холецистэктомии:
- Открытая полостная операция с лапаротомическим доступом:
- Техника «от шейки». Ее применяют при наличии мелких камней в желчном пузыре (ЖП), отсутствии инфильтрата. Стенки ЖП отделяют от печени в направлении к его дну.
- Техника «от дна». Используется при крупных камнях и наличии инфильтрата. ЖП отделяют по направлению от печени к шейке.
- Мини-лапаротомный доступ. Для выполнения операции делают вертикальный разрез длиной 5 см под правым ребром. Объем операционного пространства увеличивают с помощью ретракторов-зеркал, что позволяет выполнять и другие хирургические манипуляции.
- Лапароскопическая холецистэктомия. Является одной из разновидностей эндоскопической хирургии и «золотым стандартом» для планового оперативного лечения пациентов с желчнокаменной болезнью и холециститом.
Разработаны также новые виды холецистэктомии, пока еще не нашедшие широкого применения в хирургической практике:
- Эндоскопическая транслюминальная холецистэктомия (технология N. O. T. E. S.). Позволяет выполнять операции в брюшной полости без разрезов ее передней стенки. Инструмент вводится в естественные отверстия – влагалище, уретру, анус, путем выполнения внутреннего разреза. Преимущества: отсутствие косметического дефекта и низкий уровень боли.
- Единый лапароскопический доступ (SILS-технология). Выполняется 1 разрез длиной 2 см в области пупка или над лобком. Для манипуляций используется специальный порт, обеспечивающий работу двух инструментов и лапароскопа. ЖП извлекают вместе с портом. Благодаря малой инвазивности пациенты хорошо себя чувствуют уже через 3 ч.
При открытой полостной операции в обоих случаях брюшную стенку разрезают на длину от 10 см и более. Контроль за манипуляциями проводится открытым способом. После удаления ЖП устанавливается дренаж, а брюшную стенку послойно ушивают.
Для лапаротомического метода характерно также длительное пребывание пациента в стационаре (10-21 день), высокий риск послеоперационных осложнений. Это связано с большой травматизацией тканей, значительной кровопотерей, вынужденной малоподвижностью больного в послеоперационном периоде, риском развития гнойно-воспалительных осложнений.
Открытая полостная операция показана в следующих случаях:
- при наличии осложнений (водянка, абсцессы);
- острый деструктивный холецистит;
- опухоли;
- травмы желчного пузыря.
Стремление хирургов уменьшить инвазивность операции привело к разработке лапароскопической холецистэктомии (ЛХЭ), при которой инструмент вводится в брюшную полость с помощью полых трубок небольшого диаметра – троакаров. Наиболее распространенная техника подразумевает проведение 2 проколов по 5 мм и столько же – по 10 мм.
Применение мини-доступа показано в тех случаях, когда есть ограничения для лапароскопического метода:
- воспалительный инфильтрат или спайки в области введения троакаров;
- наличие перенесенных ранее лапаротомических операций (риск образования спаек между органами и стенкой брюшной полости);
- ожирение;
- внутрипеченочная локализация ЖП.
Показания
Показаниями для лапароскопической холецистэктомии являются следующие патологии:
- острый и хронический холецистит, связанный с отложением камней;
- холестероз стенок ЖП;
- полипы в желчном пузыре;
- вскрытие просвета общего желчного протока при желтухе, вызванной его закупоркой конкрементом;
- хронический бескаменный холецистит;
- отсроченная операция после медикаментозного купирования приступа холецистита.
Противопоказания
Противопоказаниями для данной хирургической методики, помимо указанных выше, являются:
- выраженная сердечная или легочная недостаточность;
- признаки разрушения желчного пузыря, выявленные при ультразвуковом исследовании;
- высокие операционные риски при тяжелых сопутствующих заболеваниях;
- нарушение сворачиваемости крови;
- наличие противопоказаний для эндотрахеального наркоза (острые и инфекционные заболевания дыхательной системы и другие патологии);
- сдавливание конкрементами общего печеночного протока;
- рак ЖП;
- распространенный перитонит;
- скопление крови и лимфы в передней области брюшной стенки;
- выраженный воспалительный процесс или плотный инфильтрат в области шейки ЖП;
- поздние сроки беременности;
- сочетание желчнокаменной болезни с другими заболеваниями брюшной полости, требующими хирургического вмешательства;
- анатомические аномалии развития органов желчной системы.
Пожилой возраст больного не является основанием для отказа от лапароскопии, но при этом возникают дополнительные факторы риска послеоперационных осложнений:
- наличие сопутствующих патологий;
- нарушение проходимости пузырного протока;
- скопление гноя внутри органа, абсцессы;
- предшествующие операции в брюшной полости, способствующие развитию спаечного процесса.
Относительными противопоказаниями для проведения операции являются:
- возраст больного более 70 лет в сочетании с тяжелой сопутствующей патологией;
- холангит;
- обширный спаечный процесс;
- механическая желтуха;
- цирроз печени;
- склероатрофические изменения в ЖП;
- язвенная болезнь;
- острый холецистит, если от начала заболевания прошло более 3 суток;
- ожирение 3-4-й степени;
- хронический панкреатит с формированием опухолевых образований.
Преимущества и недостатки
Преимуществами лапароскопической холецистэктомии являются:
- хорошая визуализация процесса операции при помощи лапароскопа;
- меньшая травматичность по сравнению с открытой полостной хирургией и мини-доступом;
- более низкая вероятность развития грыж, спаек и других осложнений в послеоперационном периоде;
- небольшие сроки пребывания в стационаре (в среднем 3-4 дня);
- короткий период реабилитации, в том числе у пациентов, страдающих сахарным диабетом, ишемической болезнью сердца, бронхиальной астмой и другими патологиями;
- удовлетворительный косметический эффект
Основными недостатками данного хирургического метода являются:
- риск развития инфекции;
- наличие осложнений (кровотечения, повреждение внутренних органов и другие);
- невозможность извлечения конкрементов из желчных протоков;
- необходимость завершения операции традиционным способом у некоторых больных (при анатомических особенностях ЖП, изменении диагноза во время проведения операции, спаечном процессе и обнаружении плотного инфильтрата)
Безоперационные методы лечения
Любое оперативное вмешательство имеет осложнения и определенные риски. В медицинской практике существуют следующие безоперационные способы терапии желчнокаменной болезни:
- Медикаментозное лечение с применением литолитических средств на основе желчных кислот, способствующих растворению камней (Урсофальк, Урсосан, Хенофальк, Хенохол и другие). Основным показанием является высокий операционный риск. Химическое растворение камней может длиться более 2 лет.
- Ударно-волновая литотрипсия. Заключается в дистанционном воздействии ультразвука на конкременты в желчном пузыре, в результате чего происходит их разрушение. Этот способ эффективен для небольших камней размером не более 1,5 см. Проведение процедуры возможно только в том случае, если желчные протоки обладают хорошей проходимостью.
У медикаментозного лечения имеются противопоказания:
- сахарный диабет;
- патологии печени;
- диарея и заболевания ЖКТ, при которых выявляется это состояние;
- язвенная болезнь;
- хронические патологии почек.
Недостатком ударно-волновой литотрипсии являются:
- Передвижение крупных фрагментов камней может вызвать острое воспаление ЖП из-за закупорки пузырного протока, механическую желтуху, панкреатит. Эти состояния требуют неотложного проведения хирургического вмешательства.
- Раздробление конкрементов происходит только у 50-70% пациентов.
- Большой риск появления новых камней в последующие 8-12 месяцев.
- Невозможность полного разрушения камней, размер фрагментов достигает 5 мм.
- Высокая стоимость процедуры.
- Образование гематом в области воздействия ударной волны.
Недостатками и ограничениями литолитической терапии являются:
- Эффективность только при наличии единичных, мягких, плавающих холестериновых конкрементов менее 5 мм (это составляет менее 15% больных).
- Полное растворение достигается только у половины пациентов, а количество больных, подходящих для проведения этой процедуры, не превышает 30% от их общего числа.
- Высокий риск рецидива. У 10% больных в последующие 5 лет камни образуются снова.
Общим и главным недостатком этих методов является то, что они не устраняют причину заболевания. Полное удаление камней еще не говорит о том, что пациент излечился от желчнокаменной болезни. Решать вопрос о возможности консервативного лечения должен только хирург. Литолитические препараты назначаются в следующих целях:
- профилактика появления желчных камней у пациентов с повышенными факторами риска;
- хронический некалькулезный холецистит;
- для профилактики рецидива болезни после оперативного удаления камней.
Сохраняющаяся нестабильность структуры желчи и нарушение ее оттока, патологические изменения в ЖП являются постоянными предпосылками для образования конкрементов. В последующие месяцы высок риск рецидива. Поэтому данные методы рассматриваются лишь как вспомогательные. Основным способом лечения является холецистэктомия.
Более того, полное удаление органа не является абсолютной гарантией того, что камни не появятся вновь, так как остаются пузырный и печеночный протоки. После удаления ЖП происходит постепенная адаптация гепатобилиарной системы, протоки удлиняются и приобретают веретенообразную форму, частично выполняя функцию отсутствующего органа.
Подготовка к операции
Так как у ЛХЭ имеются противопоказания, то пациенту проводится дооперационное обследование:
- УЗИ, при котором определяют наличие камней, их локализацию и размеры, степень воспалительных изменений, толщину стенки ЖП, анатомические особенности, выраженность спаечного процесса.
- Биохимический анализ крови, благодаря которому оценивают содержание в крови билирубина и ферментов (АЛТ, ACT и ЩФ). Это делают для выявления сопутствующих патологий печени.
- Клинический анализ крови, исследование на инфекционные заболевания (ВИЧ, гепатит и другие), определение группы крови и ее свертываемости.
- Холангиопанкреатикография (комбинированное исследование ФГДС и рентгеноскопия) желчевыводящих протоков. Проводят для выявления камней в основном желчном протоке, изучения анатомии протоков. Процедура является инвазивной и назначается только при наличии строгих показаний.
Необходимы также обследования сердечнососудистой, дыхательной и выделительной систем (ЭКГ, флюорография, анализы мочи) для выявления противопоказаний к хирургическому вмешательству.
Госпитализация производится обычно за 1 день до плановой операции. Для профилактики тромбофлебита и тромбоза вен нижних конечностей в послеоперационный период необходимо заранее приобрести компрессионные чулки. В стационаре будет назначена консультация анестезиолога для выявления противопоказаний к анестезии.
Последний прием пищи должен быть в обед предыдущего дня до операции, пить воду можно до 10 часов вечера. Предварительно делают очищающую клизму. Непосредственно в день проведения хирургического вмешательства есть и пить нельзя. При необходимости накануне пациенту производят инъекцию успокоительного или дают таблетку снотворного.
Проведение операции
Операция производится под общим наркозом. Больного укладывают на операционный стол двумя способами – на спине с разведенными ногами (хирург находится между нижними конечностями), или со сведенными ногами (врач – слева). За ходом манипуляций производится наблюдение на видеомониторе.
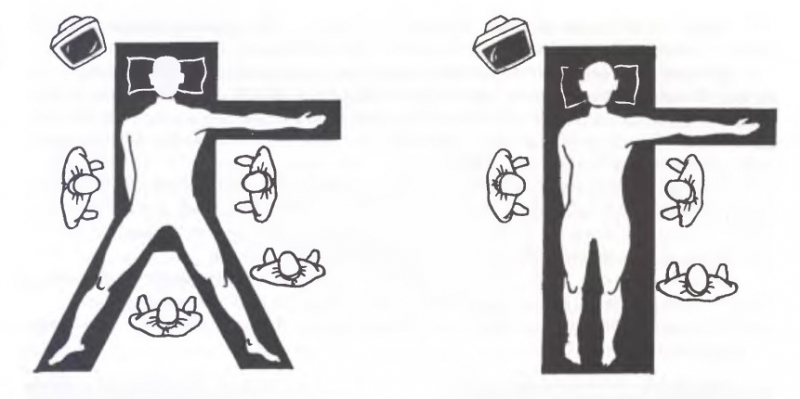
Чаще всего орган удаляют с помощью 4 троакаров. При наличии анатомических особенностей (увеличенная печень, внутрипеченочное расположение пузыря) вводится пятый. В простых случаях для обеспечения хорошего косметического эффекта хирург может ограничиться тремя троакарами.
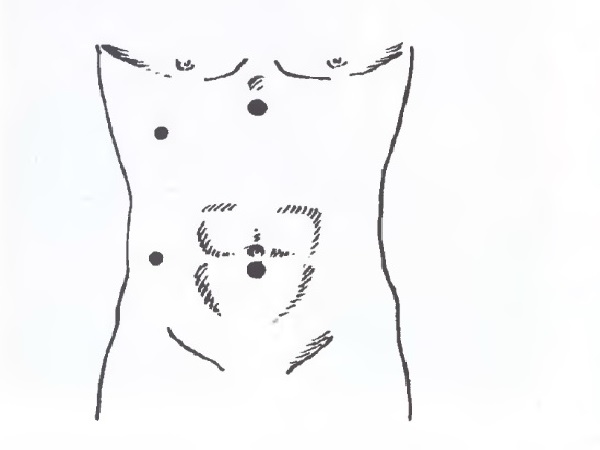
Типичная техника лапароскопической холецистэктомии заключается в следующей последовательности:
- Вводится первый троакар ниже или выше пупка по белой линии живота.
- Делают осмотр брюшной полости. Следующие троакары вводят, контролируя их перемещение по видеомонитору.
- Второй, инструментальный троакар вводится хирургом в область мечевидного отростка грудины.
- Последующие вспомогательные троакары вводят, как показано на рисунке.
- Производят осмотр печени и ЖП, уточняют диагноз.
- Пересекают и перевязывают пузырную артерию.
- Устанавливают катетер в пузырный проток и выполняют холангиографию – вводят рентгенконтрастное вещество и производят съемку.
- Выделяют ЖП из ложа, извлекают его, отсекают от края печени.
- Дренируют подпеченочное пространство.
- Производят контрольную ревизию брюшной полости.
- Ушивают хирургическую рану.

Длительность операции составляет в среднем 30-45 минут.
Послеоперационный период
В первые сутки после оперативного вмешательства больные находятся в постельном режиме первые 4 ч, а затем можно сидеть и передвигаться по палате. В среднем пациенты начинают ходить через 6-8 ч, поскольку после лапароскопической операции отсутствуют резкие боли в брюшной полости.
Небольшая болезненность или тянущие ощущения могут присутствовать в месте введения троакаров. Большинство пациентов полностью восстанавливаются через 1-2 недели после операции, могут заниматься легким физическим трудом и спортом.
Двигательная активность в ранний послеоперационный период оказывает следующие виды благоприятного воздействия:
- профилактика легочных осложнений;
- улучшение моторики кишечника;
- снижение риска развития спаечной болезни.
При необходимости пациенту производится обезболивание ненаркотическими анальгетиками. Дренажная трубка удаляется из брюшной полости на второй день, если прекращается отделение жидкости.
В течение первого дня разрешается пить воду, а к вечеру – кефир. Твердую пищу принимают на следующий день. Выбор блюд производится по рекомендациям диеты №1.
| Разрешенные блюда и продукты | Запрещенные блюда |
| Супы на нежирном бульоне с протертой морковью, картофелем
Молочные супы с хорошо разваренным рисом, овсянкой Суп-пюре из вываренной курицы или говядины Супы можно заправить небольшим количеством сливок |
Крепкие мясные, грибные, рыбные бульоны, овощные отвары, щи, борщ, окрошка |
| Хорошо разваренные, протертые каши на молоке или воде: манная, рисовая, гречневая, овсяная
Паровые суфле, пудинг, котлеты из перемолотых круп Отварные вермишель, мелкие макароны |
Пшено, перловая, ячневая, кукурузная крупа, бобовые |
| Вчерашний, подсушенный хлеб из пшеничной муки высшего сорта
Сухие бисквиты, печенье Ватрушка с творогом |
Свежий, ржаной хлеб
Изделия из сдобного, слоеного теста |
| Паровые и отварные блюда из нежирных сортов мяса: телятины, баранины, курицы, цыплят, индейки, кролика
Паровые котлеты, биточки, кнели, суфле, пюре, зразы Отварные язык, печень |
Жирные, жилистые сорта мяса
Консервы Копчености |
| Нежирные виды рыбы без кожи, в виде цельного куска или котлетной массы, приготовленные варкой или на пару | Жирная, соленая рыба, консервы |
| Молоко, сливки, некислый кефир и протертый творог, простокваша, ацидофилин
Запеченные сырники, суфле из творога, ленивые вареники, пудинги |
Молочные продукты с высокой кислотностью и жирностью, острые, соленые сыры |
| Отварные или приготовленные на пару, протертые картофель, морковь, свекла, цветная капуста, молодые кабачки, тыква
Пюре, суфле и паровые пудинги из перечисленных овощей |
Белокочанная капуста, репа, брюква, редька, щавель, шпинат, лук, чеснок, огурцы, соленые, квашеные и маринованные овощи, грибы, консервы |
| Некрепкий чай с молоком, сливками
Слабые какао, кофе с молоком Сладкие фруктовые и ягодные соки из фруктов и ягод Отвар шиповника |
Газированные напитки, квас, черный кофе, алкоголь |
Пищу в первые сутки необходимо употреблять небольшими порциями по 5-6 раз.
В зависимости от общего состояния прооперированные пациенты выписываются на 3-5 сутки. Перистальтика кишечника обычно восстанавливается через 5-6 ч, у некоторых пациентов – спустя сутки. В редких случаях после операции может возникнуть тошнота, рвота.
Если у больного имеются жалобы на нарушения пищеварения (отрыжка, горечь во рту, метеоризм и другие), назначают следующие препараты:
- Церукал;
- Реглан;
- Мотилиум;
- Фестал;
- Панзинорм;
- Мезим;
- препараты с кукурузными рыльцами;
- Аллохол.
При остром воспалении ЖП, его дегерметизации в процессе удаления или при послеоперационных осложнениях назначают антибактериальные средства. После выписки из стационара в течение 2 недель необходимо соблюдать половой покой, воздерживаться от посещения бассейна, сауны.
В последующие 1-2 месяца рекомендуется избегать чрезмерных физических нагрузок, подъема тяжестей. По истечении 6 месяцев, если нет негативных последствий, можно вести обычный образ жизни.
Осложнения
У 80% больных операция проходит успешно. При неосложненном течении желчнокаменной болезни и отсутствии серьезных сопутствующих патологий, плановом проведении операции смертность у взрослых пациентов составляет не более 0,5%. У пожилых людей этот показатель хуже – до 5%, а при деструктивных формах заболевания – до 20%.
Удаление ЖП сопровождается следующими негативными изменениями в организме человека:
- нарушается химический состав желчи;
- ухудшается ее движение в 12-перстной кишке;
- возникает дисфункция сфинктера Одди;
- происходит избыточный рост бактерий в кишечнике, активизация гнилостно-бродильных процессов;
- нарушаются моторные функции ЖКТ;
- возникает дефицит пищеварительных ферментов;
- нарушается процесс переваривания пищи, жиры и липиды усваиваются хуже из-за хаотического поступления желчи в 12-перстную кишку;
- компенсационное расширение печеночных протоков повышает риск возникновения воспалительных процессов в печени, что приводит к развитию гепатита, постепенно переходящего в цирроз.
Эти явления могут привести к следующим осложнениям в послеоперационный период:
- дуоденогастральный и гастроэзофагеальный рефлюкс (заброс пищи из 12-перстной кишки в желудок и из желудка в пищевод соответственно);
- кишечный дисбиоз;
- образование спаек;
- рубцовые сужения желчных протоков;
- воспаление 12-перстной кишки;
- гастрит;
- энтерит;
- колит.
Клиническими признаками таких нарушений являются:
- желчные и кишечные колики;
- боль в животе;
- желтушное окрашивание кожи и слизистых;
- лихорадочное состояние;
- диарея;
- метеоризм;
- тошнота, рвота, ухудшение аппетита.
Наиболее частыми осложнениями являются развитие гастрита, диарея и кишечные колики. В отдаленном послеоперационном периоде возможно образование грыж, в основном это наблюдается у пациентов, страдающих ожирением.
Непосредственно в ходе проведения операции в редких случаях могут возникнуть и другие осложнения:
- повреждение крупных кровеносных сосудов брюшной полости, кровотечение;
- пересечение желчевыводящих путей;
- троакарные ранения органов (желудок, 12-перстная, тощая, подвздошная, поперечно-ободочная, сигмовидная кишка);
- кровотечение из области прокола троакаром.
Признаками этих негативных явлений служат:
- ощущение распирания в правом боку;
- выраженная боль в животе на следующий день после операции;
- повышение температуры более 37 градусов;
- желтуха;
- ухудшение аппетита;
- тошнота и рвота;
- истечение желчи через дренажную трубку или мест введения троакаров.
Общая частота осложнений невелика и составляет не более 7%.
Диета
Соблюдение диеты является главным способом профилактики осложнений и успешной адаптации организма к новым условиям, перевариванию пищи без желчного пузыря.
Общие принципы лечебного питания заключаются в следующем:
- Дробный прием пищи небольшими порциями (не менее 4-5 раз в день, а лучше через каждые 2 часа).
- Блюда необходимо готовить варкой или на пару.
- Исключить свежие овощи, богатые клетчаткой, яблоки использовать в запеченном виде.
- Не допускается применение жареных, острых, соленых, копченых, консервированных блюд, наваристых бульонов.
- Исключить прием жирной пищи, которая может вызвать спазм сфинктера желудка, отделяющего его от 12-перстной кишки. Сокращение привратника рефлекторно передается на желчные протоки, вызывая боль, тошноту, чувство горечи во рту, метеоризм и другие негативные явления.
После выписки из стационара, начиная с пятого дня после операции, показан щадящий вариант диеты № 5, при котором все блюда готовят в протертом виде. Ее необходимо придерживаться в течение 2-3 недель, а затем можно переходить на непротертый вариант.
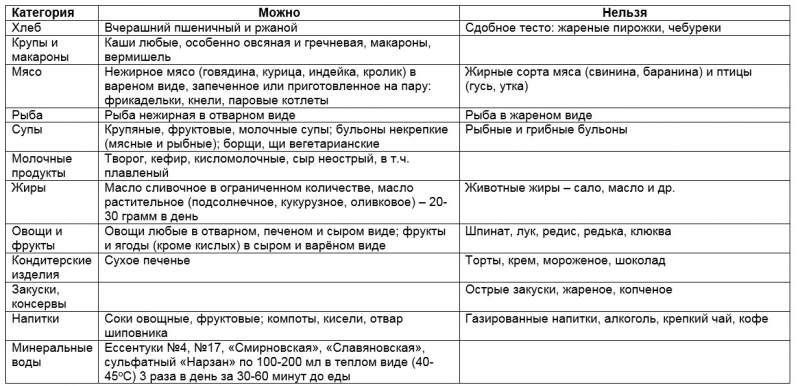
Такое питание рекомендуется соблюдать в течение 3-6 месяцев. Также необходимо следить за реакцией организма на введение новых продуктов и при возникновении непереносимости воздерживаться от их употребления.