Содержание
Постхолецистэктомический синдром — болезнь, которая возникает после проведения операции по удалению желчного пузыря. Появляется у мужчин и женщин, имеет большое количество симптомов. Лечение заболевания осуществляется у гастроэнтерологов. Терапия проводится с помощью медикаментов, диетического питания, физиотерапии и хирургического вмешательства.
Прогноз синдрома благоприятный, если пациент соблюдает все рекомендации врача и пожизненную диету. При правильном лечении рецидивы не возникают.
Что такое постхолецистэктомический синдром?
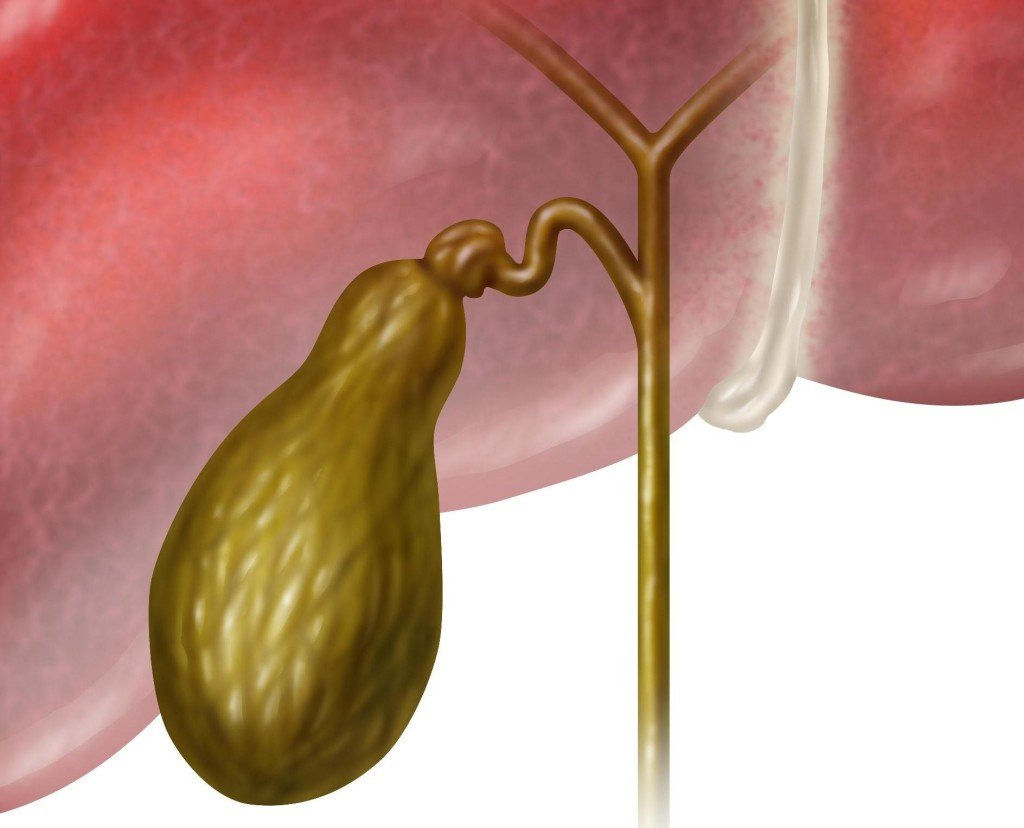
Постхолецистэктомический синдром (ПСЭХ) — патология, которая возникает на фоне холецистэктомии (операции по удалению желчного пузыря). Из-за этого у человека происходит нарушение работы желчевыделительной системы. Недуг встречается у 10-15% пациентов.
Данный синдром возникает у мужчин практически в два раза реже, чем у женщин. Основным фактором развития является нарушение в билиарной системе, которое заключается в патологической, аномальной циркуляции желчи. После удаления желчного пузыря привычный ток желчи изменяется.
Факторы развития синдрома:
- оставшийся после операции длинный пузырный проток;
- нарушение моторики желчевыводящих путей (дискинезии);
- спазм сфинктера Одди;
- интенсивная боль после операции;
- скопление жидкости в области хирургического вмешательства;
- заражение инфекцией;
- ошибки хирурга в ходе операции;
- дисбактериоз кишечника;
- изменение состава желчи и склонность к появлению камней;
- несвоевременное проведение холецистэктомии;
- жировая инфильтрация печени (скопление большого количества жира в печени);
- панкреатит (воспаление брюшной полости);
- папиллит (появление воспалительного процесса в области анального отверстия);
- СКР (синдром раздраженного кишечника);
- дивертикулит (воспаление кишечника);
- киста общего желчного протока.
Основные симптомы патологии
При данной патологии развивается большое количество видов нарушений:
| Вид | Характеристика |
| Сбои в работе сфинктера Одди | Наблюдаются боли, которые длятся более 20 минут. Они располагаются в области правого или левого подреберья, живота и иррадируют (отдают) в лопатку и спину. Болевые приступы возникают ночью или после приема пищи. Часто отмечается рвота и тошнота |
| Образование камней в желчных путях (неполноценное удаление камней) | Конкременты формируются через три года после операции. При обследовании обнаруживаются камни диаметром 2-3 мм |
| Ложный рецидив конкрементообразования | Отмечаются боли в области правого подреберья и брюшной полости, повышение температуры тела и в некоторых случаях желтуха. Симптомы появляются через два года после проведения операции |
| Стенозирующий папиллит | Болевой синдром располагается справа, сверху от пупка. Боль может перемещаться из правого подреберья в область живота и обратно. Иногда симптом появляется сразу после или во время приема пищи, иногда натощак. Отмечается тошнота, рвота и сильная изжога |
| Вторичные язвы желудка и двенадцатиперстной кишки | Отмечаются длительные боли в животе, которые сочетаются с тошнотой, рвотой и изжогой. Эта патология формируется через 2-12 месяцев после операции |
| Хронический холепанкреатит | Отмечаются тошнота, рвота, диарея и болевой синдром в правом подреберье |
| Синдром длинной культи пузырного протока | Наблюдается боль тупого характера в правом подреберье, которая возникает в правом подреберье через час после еды. Иногда локализуется в области живота |
| Рубцовое сужение общего желчного протока | Если нарушение выделения желчи выражено частично, то пациенты жалуются на боли в правом подреберье. При полном нарушении отмечается желтуха и зуд |
| Персистирующий перихоледохеальный лимфаденит | Воспаление лимфатических узлов, которые расположены по ходу внепеченочных желчных протоков |
У пациентов наблюдаются постоянно возникающие боли (в 70% случаев), которые длятся 20 минут и более, имеют ноющий или тупой характер и повторяются в течение трех месяцев. Отмечается изменение химического состава желчи.
Выделяют три вида болей:
- Желчные, которые располагаются в верхней части живота или в правом подреберье и распространяются в спину и правую лопатку.
- Панкреатические — в левом подреберье с распространением в спину и уменьшающиеся при наклоне вперед.
- Сочетанные — имеют опоясывающий характер, т. е. болевой синдром развивается вокруг верхнего отдела живота.
Боль начинается после приема пищи, в ночное время суток или может сочетаться с тошнотой и рвотой. У больных появляется частый жидкий стул (секреторная диарея) на фоне быстрого прохождения желчных кислот и ранней стимуляцией кишечных пищеварительных сосков, возникает по 10-15 раз в день. Нередко появляются такие признаки, как запоры, поносы, метеоризм (скопление большого количества газов), урчание в животе, вздутие.
Отмечается нарушение всасывания питательных веществ и витамином в кишечнике. Больные жалуются на то, что в уголках рта появляются трещины. Для патологии характерно снижение веса, которое можно разделить на три степени:
- Похудение на 5-8 кг.
- На 8-10 кг.
- Более 10 кг.
Иногда отмечается кахексия (крайнее истощение). Пациенты предъявляют жалобы на повышенную утомляемость, снижение концентрации внимания, сонливость и снижение работоспособности.
Классификация ПСЭХ
Врачи выделяют классификацию из трех групп патологических состояний, которые отличаются друг от друга причинами возникновения:
| Форма | Характеристика |
| ПХЭС, не связанный с операцией | Возникает из-за неполного обследования, неправильной интерпретации результатов обследования и жалоб, а также недооценки сопутствующих патологий, которые и привели к появлению данного синдрома |
| Хирургическое удаление пораженного желчного пузыря | Появляется из-за того, что операция проведена в недостаточно полном объеме или с ошибками, к которым можно отнести травмы общего желчного протока, развитие панкреатита или оставление длинного желчного протока |
| ПХЭС, возникающий на фоне расстройств ЖКТ | Развивается по причине спазма сфинктера Одди, двигательных нарушений двенадцатиперстной кишки и дискинезии желчных протоков |
Нередко у больных отмечается повышение температуры тела и появление желтухи (пожелтение кожи и склер), которая сопровождается зудом. У некоторых лиц, страдающих ПХЭС, можно отметить тахикардию (учащенное сердцебиение) и озноб. Пациенты говорят о том, что стали раздражительными, у них наблюдаются резкие перепады настроения.
Иногда встречается вздутие живота, кал приобретает резкий специфический запах. Отмечается повышение потливости, учащенное сердцебиение и непереносимость жирной пищи, слабость и быстрая утомляемость, а также снижение концентрации внимания.
Возможен бессимптомный вариант постхолецистэктомического синдрома, при котором жалоб нет, но наблюдаются изменения крови.
Диагностика
Диагностика осуществляется на основе выслушивания жалоб, инструментальных и лабораторных методов исследования. С помощью спиральной компьютерной томографии (МСКТ) и МРТ печени можно оценить состояние органов сосудов брюшной полости. Рекомендуется пройти УЗИ, чтобы выявить наличие/отсутствие:
- конкрементов (камней) в желчных протоках;
- воспаления желчных путей и поджелудочной железы.
Обнаружить нарушение циркуляции желчи возможно благодаря сцинтиграфии. Эта методика заключается во введении специфического маркера, который скапливается в желчи. В процессе прохождения обследования врач можно обнаружить нарушение тока желчи, отметить скорость ее выделения, изучить состояние желчных путей и протоков.
Данная методика позволяет удалить камни в протоках, расширить просвет желчных протоков в местах сужения. С целью исключения заболеваний сердца назначают ЭКГ (электрокардиограмму). Доктор должен изучить семейный анамнез и узнать, какими болезнями ЖКТ страдают родственники пациента.
Кроме этого, к диагностическим процедурам относится:
- пальпация (прощупывание);
- анализ крови;
- копрограмма (анализ кала);
- рентген легких и желудка.
Для контроля состояния мочевыводящих путей и органов мочеполовой системы целесообразно сдать мочу на общий анализ. Активно используется ЭГДС (эзофагогастродуоденоскопия), который заключается в осмотре слизистой оболочки пищевода, двенадцатиперстной кишки с помощью камеры. Пациенты сдают анализы кала на яйца глистов.
Лечение
Лечение ПСЭХ проводят в зависимости от причины на основе клинических рекомендаций. Длительность терапии составляет около 10 дней. Если у больного наблюдаются патологии органа пищеварения, то лечение нужно проводить в соответствии с диагностированным недугом.
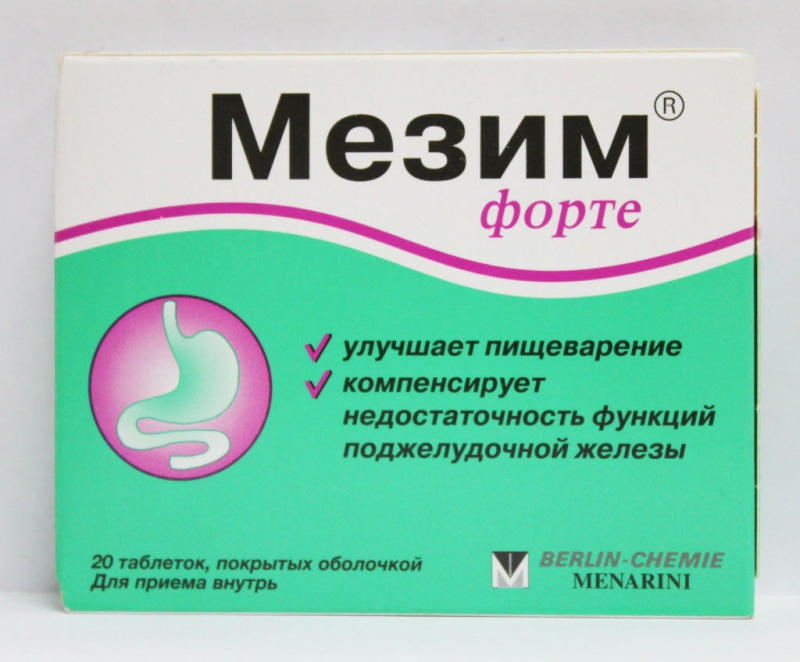
При наличии интенсивной боли врачи назначают Дротаверин или Мебеверин, Но-Шпу, Бускопан, Спазмалгон. Для стабилизации процесса пищеварения необходимо принимать Креон, Мезим или Панкреатин. К эффективным желчегонным средствам относятся Одестон и Аллохол.
Для лечения бактериальной микрофлоры показаны Цефтриаксон, Тетрациклин. С целью выведения токсинов можно принимать Активированный уголь, а для защиты печени использовать Фосфоглив. Нормализация микрофлоры кишечника осуществляется с помощью Линекса, Дюфалака.
Для улучшения моторной функции ЖКТ применяется Тримедат. Активно применяется Гептал, Карсил для защиты печени и улучшения ее работы.
Терапию важно осуществлять на фоне диеты. Тогда эффективность назначенного лечения будет выше.
Диета
Кроме медикаментозного лечения, активно используют диетическое питание (а именно, стол №5). Кушать нужно по 5-7 раз в сутки маленькими порциями. Следует снизить суточное содержание жиров (не более 60 грамм).
Необходимо исключить жареные, кислые продукты, острую, пряную пищу и употребление алкоголя. Рацион должен быть обогащен витаминами А и B, а также пищевыми волокнами, клетчаткой и пектином. К разрешенным продуктам относятся:
- компоты и морсы;
- подсушенный хлеб;
- нежирные кисло-молочные продукты;
- супы из овощей;
- говядина и курятина;
- каши;
- фруктовые и овощные салаты;
- зелень и бобы.
Запрещены к употреблению булки, сало, мясо свинины, жирная рыба, приправы. От крепкого чая и кофе также нужно отказаться.
Терапия в санаториях
Санаторно-курортное лечение показано пациентам через 6-12 месяцев после проведения операции. При таком виде терапии надо принимать минеральную воду «Ессентуки «, «Моршинская» и применять методы физиотерапии. Подобный вид лечения в 60-70% случаев приводит к положительному эффекту, а ремиссия наблюдается у 58% пациентов.
Рекомендуется принимать пенно-солодковые ванны (густая пена, которая создается из экстракта корня солодки). Длительность лечения — 8 сеансов с перерывом в 1 день. Дополнительно следует пить Дюспаталин в течение двух недель.
Физиотерапия
Возможно использование физиотерапевтических способов терапии болезни. Рекомендуется применять ультразвук в области желчного пузыря с перерывом в один день. Активно используются:
- Магнитотерапия и лазеротерапия — воздействие на организм больного с помощью магнитного поля или лазера.
- Радоновые ванны — пациент помещается в радоновую минеральную воду.
- Амплипульстерапия — на больного оказывают воздействие синусоидальными токами.
- Гальванизация — воздействие постоянным электрическим током.
Применяется также электрофорез анальгетиков и спазмолитиков.
Некоторые физиотерапевты прибегают к аппликации озокерита, которая заключаются в воздействии углеводородов парафинового ряда (минеральные масла, смолы, углекислый газ и сероводород). При наличии воспаления желчных протоков (холангита), цирроза печени этот метод лечения противопоказан.
Операции
Операции направлены на дренирование и восстановление проходимости желчных протоков. Дренаж проводится в том случае, если патологический синдром развился из-за камней, которые не были удалены во время операции, или возникшие вновь. Врачи-хирурги проводят вскрытие брюшной полости.
С целью устранения спазма сфинктера Одди проводят вмешательство согласно следующему алгоритму:
- Рассекают сфинктер.
- Вводят препарат Ботулотоксин.
- Сфинктер расширяют с помощью баллона.
- Устраняют рубцы.
Профилактика и прогноз
Прогноз заболевания благоприятный. При появлении первых признаков патологии нужно обратиться к гастроэнтерологу. При неправильном лечении и несвоевременной диагностике возможно развитие осложнений:
- анемия (малокровие);
- кахексия (истощение организма);
- импотенция у мужчин;
- деформация скелета;
- дефицит витаминов;
- развитие атеросклероза;
- присоединение вторичной инфекции;
- расхождение швов после операции;
- нарушение менструального цикла у женщин;
- воспалительное поражение легких;
- формирование асбцесса (скопление гноя в тканях).
Профилактика синдрома и его обострений заключается в лечении патологий органов ЖКТ. Нужно регулярно проводить обследование у гастроэнтерологов — несколько раз в год. Рекомендуется поддерживать свой вес в норме и ограничивать употребление жирных продуктов, а также пропивать курс витаминов.