Содержание
Дисхолия желчного пузыря (ДЖП) представляет собой патологию, при которой меняется химический состав желчи. Заболевание развивается и у детей, и у взрослых. Провоцирующие факторы могут быть разные — неправильное питание, негативное влияние внешней среды, болезни гепатобилиарной системы.
Лечение во многом зависит от причины формирования патологии, которая спровоцировала дисхолию, поскольку без ее устранения нельзя добиться нужного результата.
Описание и причины развития
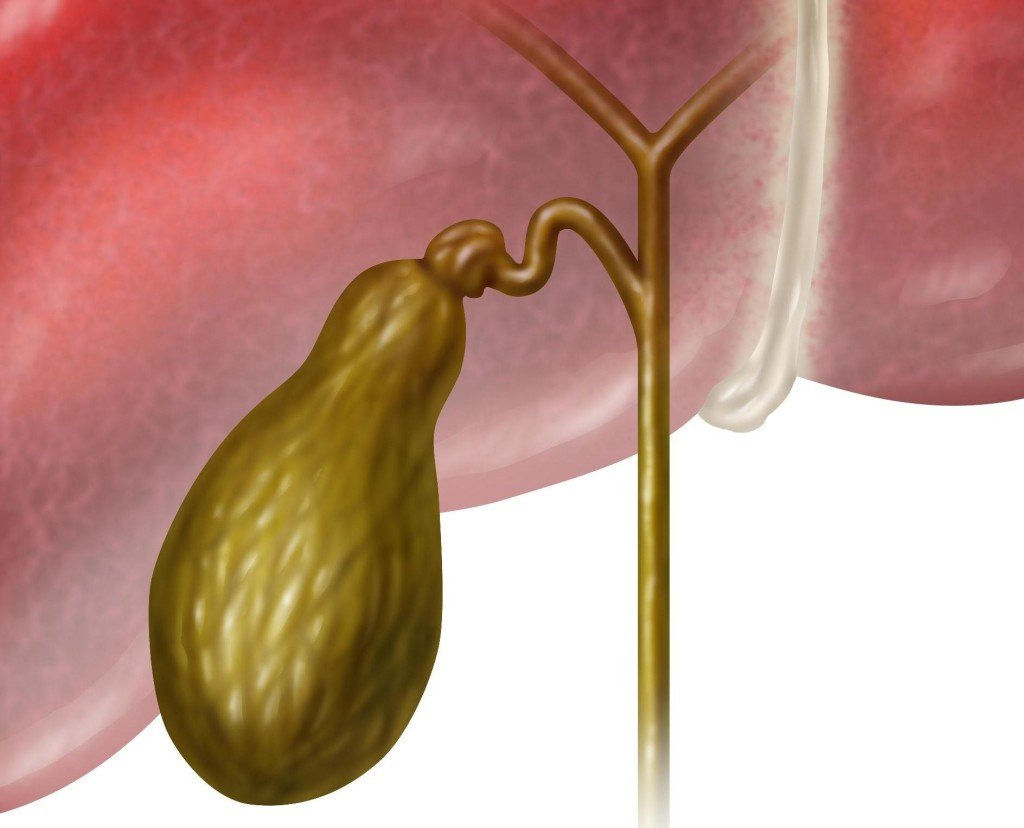
Желчь представляет собой секрет гепатоцитов, вырабатываемый для расщепления пищи. Она активно участвует в пищеварительном процессе, поступая в кишечник через желчные ходы:
- способствует усвоению жиров и витаминов;
- помогает переработке «хорошего» холестерина;
- участвует в процессах метаболизма;
- регулирует двигательную активность кишечника;
- нейтрализует агрессивное воздействие желудочного сока.
В состав желчи входят холестерин, билирубин, желчные кислоты, аминокислоты и т. д. При дисхолии он меняется. Даже небольшое нарушение может вызвать неприятные последствия для здоровья человека.
Чаще всего увеличивается концентрация холестерина. В норме его должно быть вдвое меньше, чем желчных кислот. Если содержание холестерина повышается, он начинает скапливаться в желчном пузыре и оседать на его стенках. В результате повышается риск развития желчнокаменной болезни.
Причины данного нарушения сводятся к:
- неправильному питанию;
- наличию лишнего веса;
- эндокринным заболеваниям, включая сахарный диабет;
- наследственной предрасположенности.
ДЖП может проявляться и увеличением концентрации желчного пигмента билирубина. В этом случае особенности питания не имеют особого значения, поскольку данное явление вызвано гемолитической анемией или бактериальной инфекцией.
Патогенные микроорганизмы (стафилококк и кишечная палочка) быстро размножаются и вырабатывают в процессе жизнедеятельности литохолиевую кислоту, которая и приводит к дисхолии. Они могут проникать в организм разными путями:
- из внешней среды;
- через кровь из любого внутреннего источника воспаления (при аппендиците, пародонтозе, тонзиллите);
- через лимфатические сосуды.
Провоцировать дисхолию могут заболевания желудка и кишечника. Негативную роль играет и малоподвижный образ жизни, так как он негативно влияет на нервно-мышечный аппарат желчного пузыря. В итоге развиваются такие патологии, как гипотония (пониженный тонус) и атония мышц органа (отсутствие тонуса).
Все заболевания желчного пузыря и его протоков связаны между собой. Из-за расстройств метаболизма, неврозов, паразитарных инвазий развивается дискинезия желчного пузыря с нарушением его перистальтики, что приводит к дисхолии, а она, в свою очередь, — к развитию желчнокаменной болезни.
Классификация
Дисхолия бывает:
- Алиментарной (или экзогенной) — вызвана внешними факторами, включая неправильное питание.
- Метаболической — спровоцирована расстройством обмена веществ.
Симптомы
При данном заболевании симптомы проявляются с разной степенью интенсивности.
Болевой синдром
Боль появляется после переедания, употребления жирной или слишком острой пищи. Характер болевых ощущений во многом зависит от того, какими патологиями сопровождается дисхолия:
- Если появляется бескаменный холецистит (воспаление желчного пузыря), наблюдается тупая боль.
- При калькулезном холецистите с формированием конкрементов боль будет острой.
Диспепсические расстройства
Обычно они связаны с тем, что из-за изменений химического состава меняются и физические свойства желчи. Патологии нервно-мышечного аппарата приводят к гастродуоденальному рефлюксу, когда из-за недостаточного тонуса сфинктера желчь забрасывается в желудок.
Это сопровождается такими явлениями, как:
- горечь по рту;
- ощущение тяжести в эпигастральной области;
- тошнота и рвота (такие явления бывают относительно редко).
Происходит истончение слизистой оболочки органа, которая не имеет естественной защиты от агрессивного действия желчи, точнее — входящих в ее состав кислот, что может привести к гастриту и язве.
Среди кишечных диспепсий чаще всего речь идет о повышенном газообразовании и расстройствах стула, когда понос чередуется с запором. Многое зависит от того, с какими холепатиями сочетается ДЖП. Если это холецистопанкреатит, каловые массы меняют окраску, появляются зеленоватый оттенок и характерный неприятный запах. Иногда возникает непереносимость лактозы.
Диагностика
Описанные выше признаки неспецифичны. Они возникают практически при всех видах холепатий, поэтому поставить точный диагноз на их основании невозможно.
Врач должен назначить биохимический анализ крови. Из методов инструментальной диагностики применяются дуоденоскопия и УЗИ брюшной полости.
Обследование направлено на то, чтобы выявить причину заболевания, поскольку без ее устранения лечить дисхолию бесполезно.
Многие специалисты рекомендуют проводить УЗИ желчного пузыря раз в год для контроля за состоянием этого органа, что поможет предотвратить дисхолию или хотя бы выявить холедохолитиаз на ранней стадии.
Основные принципы лечения
Лечение дисхолии всегда должно быть комплексным. Оно направлено на устранение основного заболевания и сопутствующих холепатий.
Методы терапии включают в себя медикаментозные препараты, диету и умеренные физические нагрузки для поддержания тонуса мышц.
Питание
Питание обычно соответствует диете № 5 по М. Певзнеру, которая улучшает состояние печени и гепатобилиарной системы.
Из рациона исключают:
- жирные, жареные и острые блюда;
- свинину и баранину;
- бобовые;
- кислые фрукты;
- овощи, содержащие эфирные масла в большом количестве;
- чай;
- крепкий кофе;
- газированные напитки.
Разрешаются:
- нежирные сорта мяса;
- кисломолочные продукты;
- вегетарианские супы и каши;
- щелочные минеральные воды;
- отвар плодов шиповника.
Предполагается дробное питание, при котором общий объем пищи делится на 5-6 приемов. Все блюда готовят на пару, запекают без грубой корочки, варят.
Для того чтобы наладить пищеварение, употребляют пшеничные отруби (сначала по 5 г в сутки, далее доводят до 30 г). Их заливают кипятком, оставляют на несколько минут, затем сливают воду. Полученную массу можно добавлять в кашу или суп. Отруби нормализуют пищеварение и помогают снизить уровень «плохого» холестерина в организме.
Медикаменты и ЛФК
При ДЖП принимают следующие препараты:
- Желчегонные средства на растительной основе, которые позволяют предотвратить застойные явления (Холосас, Фламин).
- Спазмолитики для снятия боли (Но-Шпа, папаверин).
- Холеретические средства как растительного, так и синтетического происхождения. Растительные холеретики — это травяные сборы, в том числе содержащие кукурузные рыльца. Из последней группы стоил упомянуть Никодин и Цикловалон. Данные препараты усиливают выработку желчи, выводят газы из кишечника и нормализуют стул.
Важно соблюдать питьевой режим, чтобы не допустить загустения секрета. В индивидуальном порядке врачом назначается лечебная физкультура.
Хирургическое вмешательство
- Если в течение длительного времени применение медикаментов не дало эффекта и в желчном пузыре образовываются конкременты, применяются хирургические методы лечения:
- Относительно небольшие по размеру камни можно дробить с помощью ударно-волновой или лазерной литотрипсии.
- Для крупных конкрементов есть только один метод лечения — оперативный. Такое вмешательство может осуществляться разными способами. Врачи стараются выбрать лапароскопию как наиболее малоинвазивное вмешательство, поскольку здоровье человека восстанавливается быстрее.
- Если камни образуются повторно, производится холецистэктомия — удаление желчного пузыря.
Особенности развития и лечения ДЖП у детей
Дисхолия у детей встречается реже, чем у взрослых. В основном ее причинами становятся:
- неправильное питание;
- врожденные патологии билиарной системы;
- нарушения обменных процессов;
- паразитарные инвазии (глисты).
Особенности дисхолии у детей проявляются и в основных симптомах:
- боль в правом подреберье;
- метеоризм, вызванный повышенным газообразованием.
Принципы лечения у детей соответствуют методам терапии у взрослых. Маленьким пациентам также нужно соблюдать диету, обеспечивать умеренную физическую активность (особенно это важно для школьников с повышенными нагрузками).
Перечень препаратов, которые можно использовать для лечения малышей, существенно меньше. Обычно детям назначают самый безопасный для них препарат Гепабене на основе экстракта расторопши, содержащий растительные флавоноиды. Он разжижает желчь и купирует боль, восстанавливает нормальный состав желчи.
Длительность курса применения составляет от 4 до 8 недель. После этого нужно сделать контрольное УЗИ, чтобы проконтролировать состояние органа.