Содержание
Холестатический гепатоз беременных — одна из наиболее распространенных патологий билиарной системы у будущих мам. Болезнь проявляется дисфункцией печени, в большинстве ситуаций имеет благоприятный прогноз.
В основном первые признаки заболевания отмечаются в начале третьего триместра беременности. Исследование показывает, что чаще всего патология диагностируется на 31-й неделе. Клинические проявления практически одинаковые — кожный зуд, потемнение мочи, диспептические расстройства, желтуха. Последствия гепатоза для ребенка — это риск гипоксии, поэтому к заболеванию нужно отнестись серьезно.
Причины гепатоза
Причины заболевания до конца не изучены. Наиболее существенную роль играет генетическая предрасположенность. У таких женщин есть наследственная повышенная чувствительность к эстрогенам и другим половым гормонам. При беременности меняется гормональный фон, в результате она становится толчком для развития патологии. В пользу этой теории говорит и тот факт, что гепатоз возникает в качестве осложнения при приеме оральных контрацептивов. При повторных беременностях возможны его рецидивы.
В основном к причинам развития гепатоза можно отнести следующие факторы:
- генетически обусловленную повышенную чувствительность клеток печени к половым гормонам;
- врожденные нарушения синтеза ферментов, отвечающих за перенос компонентов желчи из клеток печени в желчные протоки;
- врожденный дефицит синтеза желчных кислот.
Симптомы
Накопление компонентов желчи в каждой печеночной клетке, крови, подкожной клетчатке и уменьшение ее содержания в кишечнике приводят к появлению специфической клинической картины. Это такие симптомы, как:
- кожный зуд;
- желтуха;
- стеаторея — обесцвечивание каловой массы из-за плохо переваренной пищи и попадания большого количества жиров;
- нарушение минерализации костей.
Холестатический гепатоз следует отличать от вирусного гепатита, хотя симптомы частично похожи. Существует патология, которая называется острый жировой гепатоз (ОЖБ) — это очень опасное осложнение беременности. Летальность при нем сейчас составляет не менее 8% случаев, а раньше доходила до 33%. Сложность заключается в том, что ОЖБ сопровождается появлением желтухи. При нем наблюдается и диспептический синдром. Поэтому женщина попадает к инфекционистам.
ОЖБ встречается редко. Обычно он наблюдается у молодых первородящих и на сроках 30-38 недель. Причины его появления неясны. Но он связан с тромбозом сосудов печени и нарушением гомеостаза в системе, сложившейся между матерью и ребенком, поэтому его влияние на плод будет исключительно негативным.
Заболевание развивается в несколько стадий, причем поначалу симптоматика весьма скудная. Но со временем патология прогрессирует, возможна жировая дистрофия печени, другие неприятные последствия. После проведения полноценного обследования и подтверждения диагноза единственным вариантом является преждевременное родоразрешение, чаще всего путем кесарева сечения.
Что касается холестатического гепатоза, то его основные симптомы — это кожный зуд и ощущение тяжести в области печени. Также к их числу относятся:
- боли в правом подреберье;
- диспептические признаки — тошнота, иногда рвота, появление горьковатого привкуса во рту;
- желтушность кожных покровов;
- снижение аппетита, усталость;
- стеаторея.
Диагностика часто затруднена. Это состояние иногда сопровождается увеличением печени. Но рост матки затрудняет пальпацию. При беременности биохимия крови изначально немного меняется, поэтому зачастую только УЗИ этого органа дает относительно точную картину происходящего.
Другие методы, которые обычно применяются для диагностики патологии печени (пункционная биопсия, радионуклидное сканирование), при вынашивании противопоказаны.
Основные принципы терапии
Лечение гепатоза при беременности включает определенные меры. На сроках в 25-26 и 33-36 недель делается скрининг, то есть проводится УЗИ, чтобы проверить наличие признаков гепатоза. При их обнаружении показана госпитализация в отделение патологии при роддоме, поскольку для женщины важную роль играет динамическое наблюдение, осуществляемое как минимум акушером-гинекологом и гепатологом.
Делаются биохимические анализы крови, проводится КТГ плода и ведется учет частоты его шевелений, поскольку при гепатозе возможны преждевременные роды и даже смерть ребенка. С 26-28-й недели контроль осуществляется регулярно.
Каждые 3-4 недели нужно делать УЗИ и оценивать гестационный возраст плода, контролировать состояние плаценты. Это поможет врачам определить оптимальный срок родов, чтобы снизить риски. По показаниям может быть принято решение о досрочном родоразрешении, если медикаментозная терапия не дела нужных результатов.
После родов еще около года уходит на реабилитацию женщины. В это время она уже наблюдается у врача общей практики. Через 1-2 года, в зависимости от состояния здоровья и при условии нормальной работы печени, можно планировать следующую беременность. Но в течение этого времени запрещено принимать гормональные препараты, в том числе и контрацептивы.
Питание
Требуется, чтобы женщина соблюдала диету. Рекомендации разрабатываются индивидуально, но принципы питания соответствуют лечебному столу №5 по М. Певзнеру. Это означает, что количество белков в рационе должно быть на физиологическом уровне, а объем углеводов снижается за счет сладостей и выпечки.
Ограничивается содержание жиров. Причем убирают из меню тугоплавкие жиры (маргарин, сало, жирные сорта мяса) и экстрактивные вещества, поэтому грибные, рыбные и мясные бульоны тоже запрещены.
Медикаментозное лечение
Медикаментозная терапия холестатического гепатоза зависит от степени заболевания.
Легкая степень
При легкой степени назначаются энтеросорбенты (Полифепан и Энтеросгель). Рекомендуется пить их курсами по 10-15 дней с перерывами в полтора месяца, поскольку более длительный прием препаратов способствует вымыванию полезных веществ из организма.

Обязательно назначают антациды. Самые распространенные варианты — это Маалокс, Ренни, Гастал.

Применяются желчегонные средства, антиоксиданты и гепатопроктекторы. При легкой стадии заболевания врач старается прописывать в основном фитопрепараты — Хофитол (на основе экстракта листьев артишока). Что касается антиоксидантов, то в данном случае это витамин Е и аскорбиновая кислота.
Средняя степень
При средней тяжести заболевания назначается дезинтоксикационная терапия, которая предполагает внутривенное капельное введение раствора глюкозы, инъекции аскорбиновой кислоты. До 24-й недели беременности можно принимать Хофитол, причем рекомендуется его внутривенная капельная инъекция.

Назначается препарат Гептрал, содержащий аминокислоты и вещества, являющиеся сильными внутрипеченочными антиоксидантами. Его применяют с 24-й недели беременности. Сначала на его основе (с использованием 0,9%-ного раствора натрия) делают капельницы, потом принимают в виде таблеток.
Тяжелая степень
При тяжелой степени гепатоза применение фитопрепаратов нецелесообразно. Дезинтоксикационную терапию, описанную выше, проводят в полном объеме. Назначается Гептрал — внутривенное капельное введение.

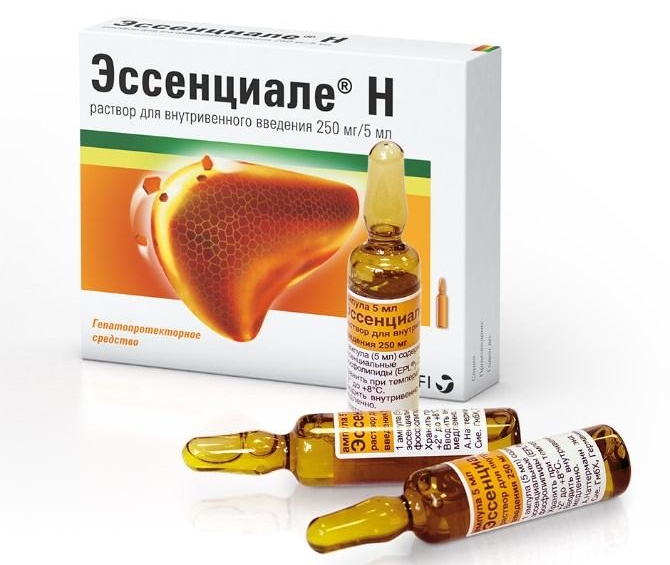
Проводится симптоматическая терапия с применением энтеросорбентов, антацидов, антигистаминных препаратов, которые связывают желчные кислоты, гепатопротекторы (Эссенциале).
Применяются меры для того, чтобы предотвратить кровотечение. При тяжелой форме назначается плазмафарез, если есть для этого показания. Цель метода — продлить беременность до жизнеспособного плода. Такая терапия не всегда дает нужный эффект, из-за чего приходится прерывать беременность, поскольку возникает угроза жизни матери.
Рекомендации
Профилактические рекомендации по предотвращению холестатического гепатоза сводятся в основном к регулярным посещениям врача и наблюдению за ситуацией, если женщина относится к группе риска.
Также нужно больше внимания уделять лечению хронических заболеваний органов ЖКТ, соблюдению диеты.