Содержание
Холестаз беременных развивается, если происходит нарушение оттока желчи. Это приводит к изменениям в тканях печени, из-за чего они начинают погибать. Болезнь сопровождается сильным зудом и желтухой. Вызвано это повышенным содержанием билирубина в организме. Заболевание требует лечения, а если срок беременности достаточно велик — экстренных родов. После рождения ребенка патология проходит самостоятельно в течение нескольких недель.
Описание патологии
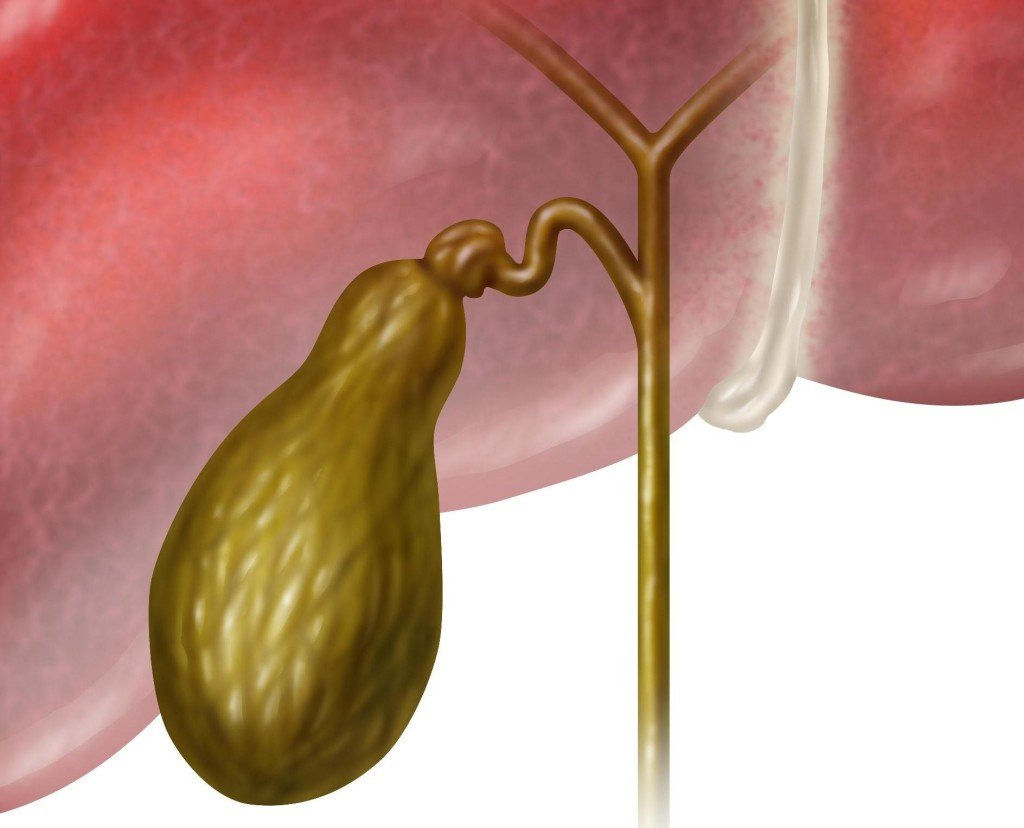
Холестаз беременных представляет собой дистрофические изменения тканей печени. Причиной их развития является усиление чувствительности клеток к высокому уровню гормонов в этот период. Происходит сбой процессов метаболизма холестерина и желчных кислот, что приводит к нарушениям производства желчи и ее оттока, появлению застоя и дисфункции внутренних органов.
Патогенез
Гормоны, которые в повышенном количестве вырабатываются в период беременности, провоцируют нарушение оттока желчного секрета, они же влияют на усиленное его производство. Все эти факторы в совокупности вызывают поражение клеток печени. При наличии нарушений в строении последней, вероятность патологических изменений тканей возрастает.

Излишняя активность гормонов приводит и к повышенному функционированию гипофиза. Из-за нарушения работы железы увеличивается выработка билирубина и холестерина, что также вызывает сбои в производстве желчного секрета.
Причины
До конца не известно, какие факторы приводят к развитию холестаза у беременных. К наиболее вероятным причинам относят следующие:
| Причина | Описание |
| Генетическая предрасположенность | У 50% беременных женщин с данным заболеванием патология присутствует в семейном анамнезе |
| Гиперэстрогения | В третьем триместре концентрация гормона эстрогена вырастает в сотни раз, что предположительно является причиной формирования гиперчувствительности |
| Смещение органов | Размеры матки значительно увеличиваются к концу периода вынашивания. Она начинает оказывать давление на желчный пузырь и печень, приводя к сбоям в их работе и застою желчи. Максимального размера она достигает на поздних сроках — 36-40-й неделе, поэтому болезнь чаще всего развивается именно в этот период |
| Интоксикация печени | Состояние может быть спровоцировано лекарствами или воздействием других неблагоприятных факторов (употребления алкоголя) |
| Другие заболевания | К провоцирующим факторам относятся врожденные патологии печени, воспалительные процессы в желчном пузыре и т. д. |
Повышают вероятность развития патологии следующие факторы:
- многоплодная беременность;
- экстракорпоральное оплодотворение (сопровождается повышенным риском зачатия нескольких эмбрионов и занесения инфекции);
- мертворожденные дети, выкидыши в анамнезе;
- хронические патологии печени;
- расширение желчных протоков;
- прием КОК (эстроген-прогестиновых оральных контрацептивов).
Разновидности
По локализации заболевания выделяют несколько видов:
- Внутрипеченочный холестаз. Застой желчи образуется внутри каналов органа. Причиной становится сгущение желчи, сбой ее выработки, задержка выделения, формирование тромбов в протоках, поражение печени вирусной инфекцией.
- Внепеченочный холестаз. Желчь скапливается вне органа. Причиной является рост давления в желчных протоках из-за нарушения оттока или обструкции (аномалии развития).
Классифицируется патология и по клиническим проявлениям:
- Острая форма. Симптомы развиваются быстро.
- Хроническая форма. Чередуются периоды обострения и ремиссии.
Существует еще две классификации:
- желтушный и безжелтушный тип;
- цитолизная и безцитолизная формы (в зависимости о того, имеет ли место разрушение гепатоцитов).
Симптомы
Чаще всего признаки заболевания возникают в третьем триместре, после 28-й недели.
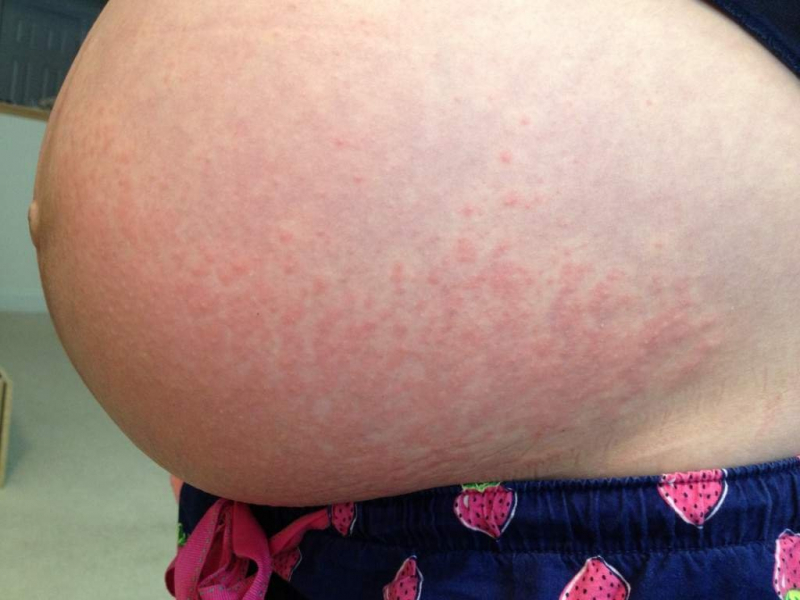
Основным проявлением является кожный зуд. Он бывает разной степени выраженности, дискомфорт может быть терпимым или постоянным и мучительным. Нередко наблюдается усиление неприятного симптома к вечеру, что приводит к раздражительности, усталости и бессоннице. Наиболее частая локализация: кисти рук, голени, предплечья, брюшная стенка. Сильный зуд приводит к повреждению поверхности кожи в результате постоянного расчесывания.
Еще одним симптомом заболевания является желтуха. Она наблюдается у 10-20% женщин.
Чаще всего признаки проходят через 2-3 недели после рождения ребенка, но могут возобновиться при других гормональных изменениях.
Осложнения заболевания
Патология является опасной. Прогноз зависит от тяжести процесса, своевременной диагностики и правильности подобранной терапии. Но риск осложнений существует всегда. Дисфункции оттока и синтеза желчи сказываются на процессах обмена веществ.
Заболевание увеличивает риск преждевременных родов. Возрастает и вероятность кровоизлияний в послеродовой период, что вызвано нарушением синтеза витамина К и свертываемости крови.
Серьезный сбой в работе печени может привести к гибели плода или к необходимости проведения неотложного родоразрешения.
Методы диагностики
Врач собирает анамнез и проводит физикальный осмотр. Оценивается выраженность желтухи (изменение цвета кожи и белков глаз). Проводится осмотр кожного покрова с целью определить наличие повреждений, вызванных расчесыванием. Эти признаки указывают на холестаз.
Подозрение на сбой функционирования печени подтверждается посредством исследования сывороточных желчных кислот. Назначается биохимия крови, определяется активность ферментов. Показано УЗИ, отмечающие увеличение желчного пузыря при однородной эхогенности печени и ее стандартных размерах.
Терапия
Чтобы снизить вероятность развития осложнений, применяют стимуляцию родов на сроке после 36 недель. До этого времени назначают медикаменты для симптоматического лечения и желчегонные средства.
Показаны стероиды (преднизолон) для снятия неприятных ощущений и препараты урсодезоксихолевой кислоты (Урсосан). Применение последних подавляет зуд, восстанавливает работу органа, выводит лишнюю желчь. Также показан Хофитол, нормализующий производство желчи.
Чтобы снизить риск кровоизлияния, назначают витамин К, который способствует свертыванию крови.
Рекомендуют прием сорбентов для очистки крови. Они позволяют избавиться от зуда за счет выведения избыточного билирубина, который и вызывает неприятные ощущения.
Может быть назначен плазмаферез.
Болезнь может угрожать жизни плода, поэтому цель лечения — снизить вероятность отрицательного влияния происходящих в организме женщины процессов. Во время терапии специалисты наблюдают за состоянием матери и плода и корректируют схему лечения в соответствии с показаниями.
Как только признаки заболевания начнут ослабевать или у ребенка достаточно раскроются легкие для самостоятельного дыхания, рекомендуют стимулировать родовую деятельность. Параллельно отменяются желчегонные препараты.
Питание
В комплексе с базовой терапией назначается диета. Необходимо придерживаться правильного питания, что позволяет уменьшить нагрузку на печень, способствует удалению лишней желчи.
Следует отказаться от жареных, жирных блюд и избегать употребления:
- кофе;
- спиртных напитков;
- бульонов;
- бобовых;
- мучных изделий.
Важно при беременности питаться сбалансировано. Вместе с едой женщине необходимо получать достаточное количество витаминов и микроэлементов. В рационе должны быть фрукты и овощи, соки из них, отварное белое мясо. Из сладкого следует выбирать варенье или мед. Из напитков рекомендуются некрепкие и фруктовые чаи.
Народные средства
Народные методы используются в домашних условиях как замена или дополнение к традиционной терапии. Они помогают справиться с проявлениями заболевания, способствуют отведению желчи.
Наиболее эффективными средствами являются:
- Ромашка. Цветки или листья используют для приготовления настоя для наружного применения. Цель — уменьшение проявления зуда.
- Душица. Заваренную траву отстаивают в течение пяти-шести часов, процеживают и используют для протирания.
- Сироп свеклы и отвар зверобоя. Эти два лечебных средства принимают внутрь. Они характеризуются выраженным желчегонным эффектом.
Способ приготовления и применения сиропа свеклы:
- Большой корнеплод очистить.
- Мелко его порезать.
- Варить свеклу до образования сиропа.
- Принимать по 1 ст. л. каждые 4 часа в течение 5 дней.
Любые применяемые средства в период беременности должны быть одобрены лечащим врачом для исключения возможной опасности для плода.