Содержание
Асцит— это патологическое скопление жидкости в брюшной полости, основным признаком которого является увеличение живота. Это состояние может встречаться при многих заболеваниях, но в 80% случаев оно сопровождает патологии печени, в том числе и цирроз. Водянка живота -серьезное осложнение, требующее безотлагательной медицинской помощи. Появление этого состояния считается неблагоприятным признаком течения недуга и прогноза жизни пациента.
Почему возникает асцит?
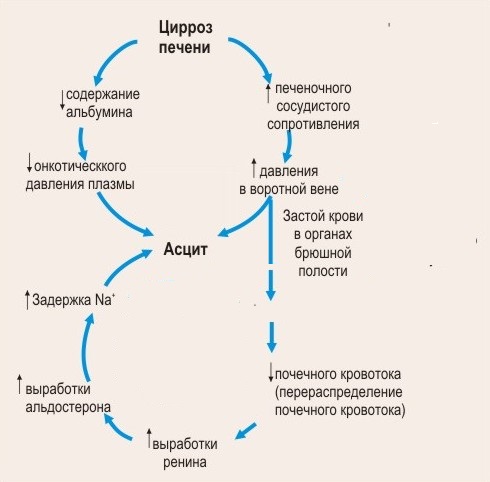
Асцит при циррозе печени служит признаком декомпенсации патологии, когда организм больного больше не в силах бороться, и его защитные механизмы исчерпаны.
Существует 3 основных причины, из-за которых развивается водянка живота при данном заболевании:
- портальная гипертензия;
- вторичный гиперальдостеронизм;
- гипоальбуминемия.
Портальная гипертензия
При этом состоянии нарушается нормальный ток крови по портальной (воротной) вене печени, что приводит к застою в сосуде и повышению в нем давления. За счет этого гипертензия нарастает и в более мелких сосудах органа (синусоидах), по которым кровь доставляется к печеночной вене, осуществляющей отток из органа.
Их стенки не справляются с повышенной нагрузкой, проницаемость увеличивается. Через них начинается пропотевание жидкости, которая затем попадает в брюшную полость.
Вторичный гиперальдостеронизм
В норме печень выделяет ряд биологических веществ, которые расширяют сосуды человека, когда это является необходимым. Поскольку происходит разрушение печеночных клеток, в которых эти субстанции «заготавливаются», они попадают в избыточном количестве в кровь, вызывая системную вазодилатацию, снижение давления и нарушение кровотока.
Первыми на такие изменения реагируют почки, которые начинают выделять ренин. Эта субстанция опосредованно активирует синтез гормона надпочечников альдостерона, который способствует задержке натрия и воды в организме, что еще больше усугубляет ситуацию.
Гипоальбуминемия
Печень является «химической лабораторией» человека, и одна из ее функций — это синтез белка. Важным представителем этого класса является альбумин. Данное вещество «удерживает» на себе воду, не предоставляя ей возможности выйти из сосудистого русла.
Поскольку на фоне цирроза происходит нарушение и недостаточность процесса синтеза белков печени, то количество альбумина в крови значительно уменьшается и преград для выхода воды из сосуда в окружающие ткани больше нет, последствием чего является асцит.
Клиническая картина
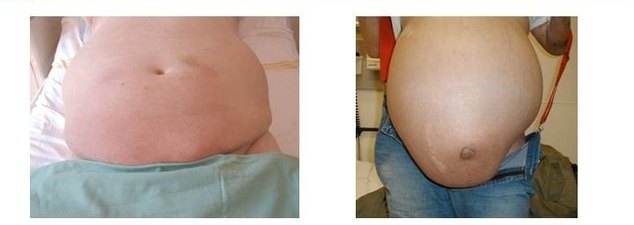
Основное проявление водянки — увеличенный живот. Именно на данный признак врач обращает внимание, когда видит больного. Этот симптом имеет следующие особенности:
- Когда пациент стоит, жидкость под влиянием силы тяжести притягивается в нижние отделы живота, где и локализуется.
- При лежачем положении она «растекается» к боковым его стенкам, напоминая «лягушачий живот».
- Растет живот по мере накопления в нем содержимого. Если жидкости в полости брюшины много (15-20 литров), то живот становится огромным, напряженным и практически не меняет свою форму при смене положения пациента.
- Кожа передней абдоминальной стенки может быть истончена и блестящей. Нередко на ней заметны расширенные подкожные вены и стрии (полосовидные растяжки кожи).
- В связи с тем что внутрибрюшное давление повышено, пупок у таких пациентов может выбухать, поскольку формируются грыжи. Иногда образовываются пахово-мошоночные и бедренные выпячивания.
- За счет постоянного давления увеличенной абдоминальной полости на диафрагму у больных часто возникает одышка в состоянии покоя.
Асцит при циррозе печени зачастую протекает на фоне других симптомов заболевания:
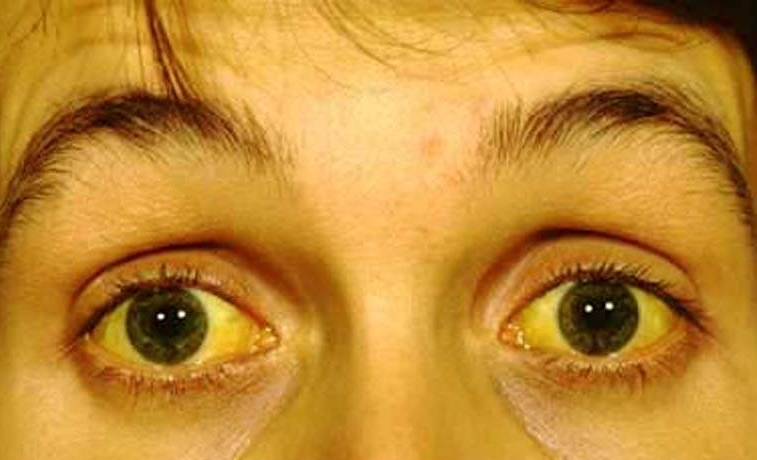
- Желтушность кожного покрова, слизистых оболочек и склер глаз.
- Точечные кровоизлияния.
- Сосудистые звездочки на лице, шее и верхней половине туловища.
- Увеличение груди у мужчин.
- Пятнистое покраснение обеих ладоней в основании большого пальца и мизинца.
- Безразличие ко всему окружающему.
- Сонливость.
Водянка живота может наблюдаться не только при циррозе печени, но и при ожирении, патологии почек и сердца, метеоризме, кистах яичников и поджелудочной железы. Поэтому требуется тщательная диагностика.
Важно понимать, что водянка живота — это не всегда скопление большого количества жидкости. На начальных этапах заболевания ее может быть немного. Чтобы оценить состав, объем патологического содержимого брюшной полости, врач всегда проводит дополнительные обследования:
- Перкуссию и пальпацию живота.
- УЗИ.
- Компьютерную томографию.
- Исследование асцитической жидкости.
Терапия водянки живота
Развитие асцита у больного требует обязательной госпитализации и срочного лечения данного состояния. Полностью вылечить водянку живота не представляется возможным, поскольку основная причина ее развития — цирроз печени, сопровождающийся необратимым поражением печени. Поэтому главная цель врача — помочь прожить пациенту как можно дольше и улучшить качество его жизни.
Основные принципы оказания помощи пациенту заключаются в следующем:
- Постельный режим и ограничение физической нагрузки.
- Диета.
- Диуретическая терапия.
- Лечебный парацентез.
- Хирургические вмешательства.
Первое мероприятие рекомендуется больным, которые имеют выраженный и умеренный асцит. Оно является целесообразным, поскольку в положении стоя секреция ренина, а, следовательно, и альдостерона, увеличивается, результатом чего является дополнительная задержка натрия и воды в организме, усугубляющая проявления асцита.
Кроме того, при снижении физической нагрузки метаболическая активность печени уменьшается, и отмечается улучшение кровотока в почках.
Диета
Главный принцип диеты — это ограничение употребления соли (до 0,5 г в день) и жидкости (до 0,75 — 1 л в сутки).
Натрий представляет собой основной компонент соли и является «магнитом» для воды, способствуя ее задержке. Чтобы ограничить его попадание в организм, необходимо готовить всю еду без добавления поверенной соли.
Исключить из рациона:
- копчености;
- соленья;
- рыбные и мясные консервы;
- колбасу;
- сыр;
- майонез;
- минеральную воду с высоким содержанием данного микроэлемента;
- все виды круп, кроме манной.
Разрешается употреблять:
- мясо домашней птицы, говядины, кролика и рыбу (100 г в день);
- одно яйцо в день;
- овощи и фрукты;
- бессолевой хлеб;
- масло и сухари.
Диуретическая терапия
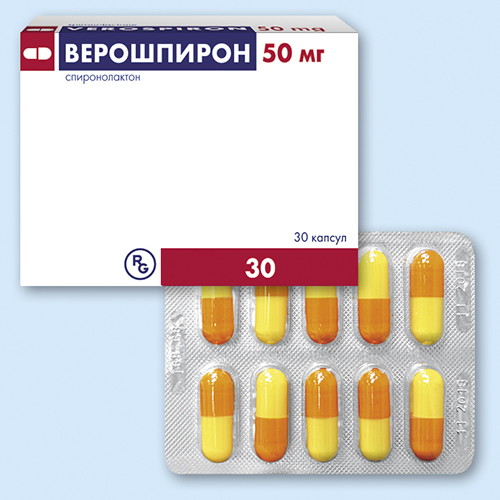
Использование мочегонных препаратов является одним из основных методов консервативного лечения асцита. У больных с водянкой средних размеров начинают терапию с калийсберегающих диуретиков, таких как:
- Верошпирон.
- Спиронолактон.
- Альдактон.
При недостаточной их эффективности препараты комбинируют с петлевыми мочегонными (Лазикс, Фуросемид).
Дозировка лекарственных средств подбирается врачом индивидуально для каждого пациента в зависимости от объема мочевыделения и массы тела больного.
Судить об эффективности диуретической терапии можно по таким критериям:
- Снижение массы тела.
- Уменьшение окружности живота при измерении талии.
- Снижение суточной экскреции натрия с мочой.
- Проявления печеночной энцефалопатии (если имеется такое осложнение) угасают.
- Положительный суточный диурез.
Мочегонные препараты обладают большим количеством побочных эффектов, за счет чего на фоне длительного лечения могут возникнуть такие осложнения:
- Развитие гепаторенального синдрома.
- Прогрессирование печеночной энцефалопатии.
- Электролитные нарушения.
- Почечная недостаточность.
Лечебный парацентез
Если на фоне проведенной медикаментозной терапии и соблюдения рекомендаций по режиму и диете эффект отсутствует, то речь идет о рефрактерном асците. Такое состояние является показанием для лечебного парацентеза.
Данная манипуляция проводится под местной анестезией. С помощью троакара или большой игры выполняется прокол передней брюшной стенки после чего асцитическая жидкость под давлением начинает выделяться наружу. Часть ее собирают в стерильный контейнер, чтобы отправить на исследование, а остальное содержимое дренируют из брюшной полости с помощью мягких катетеров в емкость.
После выполнения этой процедуры возможны такие осложнения:
- Снижение артериального давления или коллапс.
- Перфорация кишечника и мочевого пузыря.
- Кровотечение.
- Продолжающееся выделение жидкости из места прокола.
Обязательно во время парацентеза на 1 л удаленной жидкости парентерально вводят 6 г бессолевого альбумина, поскольку резкая потеря белка может спровоцировать ухудшение состояния пациента, вплоть до печеночной комы.
Хирургическое лечение
Хирургическое вмешательство проводится у тяжелых больных с циррозом печени и рефрактерным асцитом.
Существует два основных метода такой терапии:
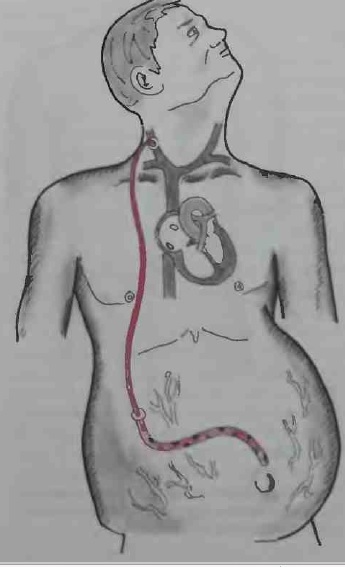
1. Наложение перитонеовенозного шунта по Ле Вину.
Выполняется сообщение между верхней полой веной и брюшной полостью с помощью системы пластиковых трубок и катетеров. Шунт снабжен клапанами, чтобы регулировать поток жидкости. Этот метод имеет следующие достоинства:
- Увеличивается объем циркулирующей крови, поскольку жидкость через верхнюю полую вену попадает прямо в сердце, откуда разносится по всему организму, улучшая кровоснабжение тканей.
- В ответ на это уменьшается секреция ренина, что приводит к торможению выработки альдостерона и удаления натрия и воды с организма.
Из недостатков можно отметить большое количество осложнений после применения метода.
Перитонеовенозное шунтирование улучшает качество жизни пациента, но не влияет на ее продолжительность и длительность госпитализации.
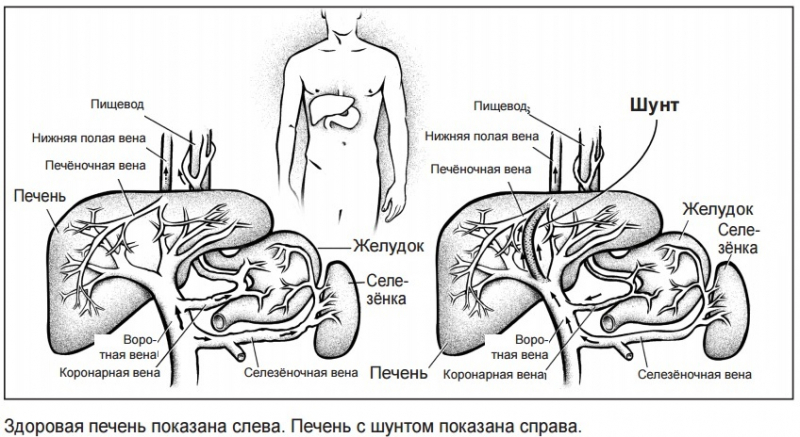
2. Трансяремное внутрипеченочное портосистемное шунтирование (ТВПШ).
Принцип данного метода лечения заключается в создании сообщения между портальной и печеночными венами путем наложения стента. Такое вмешательство позволяет понизить давление и застой в воротной вене, что сопровождается уменьшением выраженности асцита и риска развития кровотечения из расширенных вен пищевода и желудка. Основной недостаток метода — это наличие послеоперационных осложнений, в том числе закрытие шунта, усугубление печеночноклеточной недостаточности и развитие печеночной энцефалопатии.
В тяжелых случаях чаще всего пациентам необходимо прибегнуть к трансплантации печени.
В целом прогноз для больных циррозом, который осложнился водянкой живота, неблагоприятный. 50% пациентов живут не дольше 2 лет от момента развития асцитического синдрома, а при рефрактерной форме продолжительность жизни в 2 года наблюдается не более чем у 20% больных.